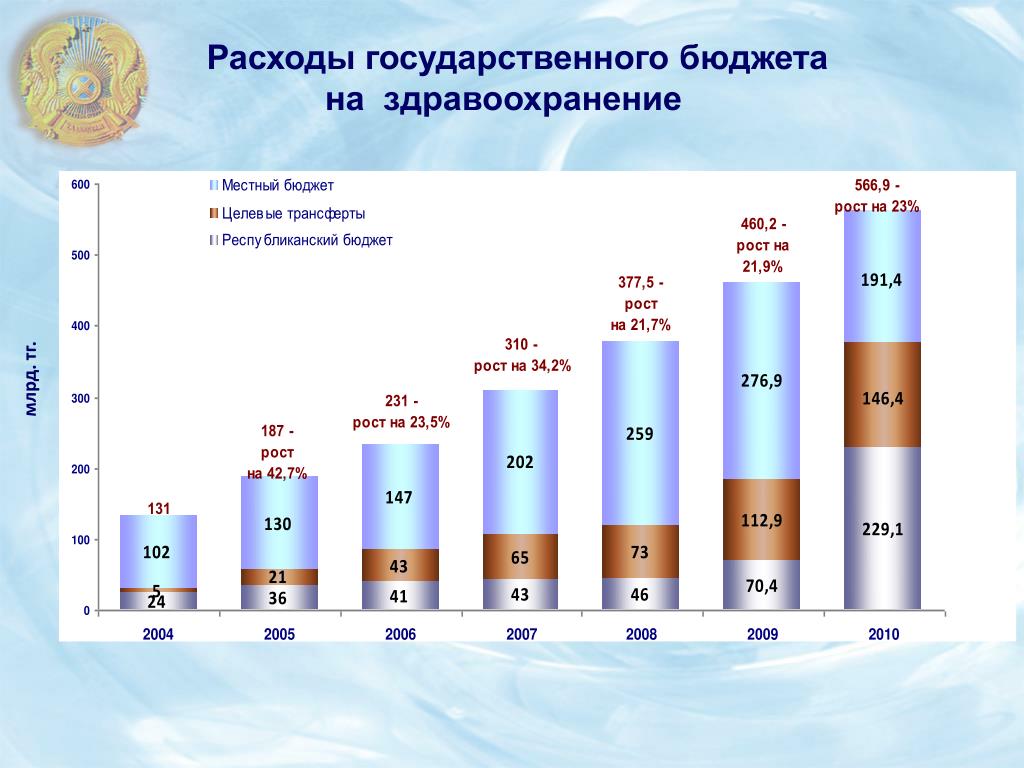
Затраты на здравоохранение в россии: Финансирование здравоохранения в России (2021–2024 гг.)
Содержание
Деньги не лечат: к чему ведет реформа здравоохранения
Как мы считали
1. Для оценки влияния качества системы здравоохранения на демографию взяты данные Минздрава, ЦНИИОИЗ, Росстата (ЕМИСС), Минфина и Росказначейства.
2. Сначала сопоставлялся уровень финансирования и смертности населения. Взяты консолидированные госрасходы регионов на здравоохранение за 2019 год на душу населения, которые отнесены к величине прожиточного минимума (ПМ).
По России показатель составил 2,1. Лучшие показатели у Сахалинской обл. (4,9), Чукотки (4,2) и Ненецкого АО (4), аутсайдеры – Северный Кавказ (1,4), Смоленская, Ивановская и Ростовская обл. (1,5).
Поскольку такие затраты влияют на защиту здоровья всего населения, то далее бралась смертность граждан всех возрастов, но только от болезней (без учета внешних причин: убийств, отравлений, ДТП). У Ивановской и Смоленской обл. показатели одни из худших: 140-150 чел. на 10 000 населения (при средней по России – 115 чел.)
Чтобы посторонние региональные различия сказывались не так сильно, для оценки связи здесь и далее брались регионы Центрального и Северо-Западного федеральных округов.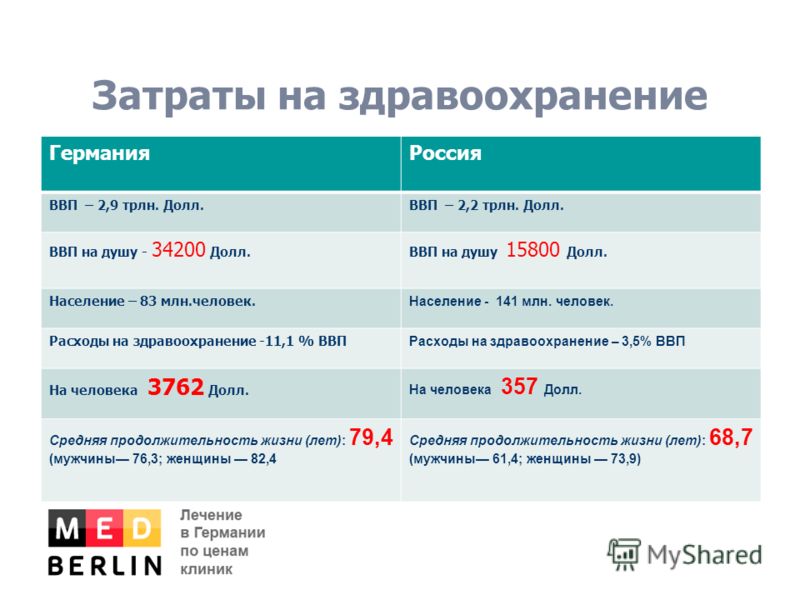 По этим регионам корреляция между показателями оказалась сильна (-81%), то есть часто выше финансирование — ниже смертность.
По этим регионам корреляция между показателями оказалась сильна (-81%), то есть часто выше финансирование — ниже смертность.
3. На следующем этапе проверено, как на показатели смертности влияет нагрузка на врачей.
Число всех заболевших (без внешних причин) отнесено к количеству врачей (данные Минздрава). В России в 2019 году на 1 врача было 208 больных. Меньше нагружены врачи Кабардино-Балкарии (109), Северной Осетии (118) и Магаданская обл. (124), аутсайдеры – Курганская (401), Вологодская (333) и Владимирская обл. (323).
Так как регионы разняться по доле пожилого населения, нагрузка сравнивалась со смертностью от болезней (без внешних причин) населения в трудоспособном возрасте. В среднем по России она была 37 чел. на 10000 населения, лидеры: Ингушетия, Дагестан, Чечня (11-14), а также ЯМАО (18) и Москва (22): аутсайдеры: Еврейская АО, Новгородская и Кемеровская области (54).
Сильно нагруженные Курганская и Владимирская области также отличились высокой смертностью (48-49 чел на 10 000).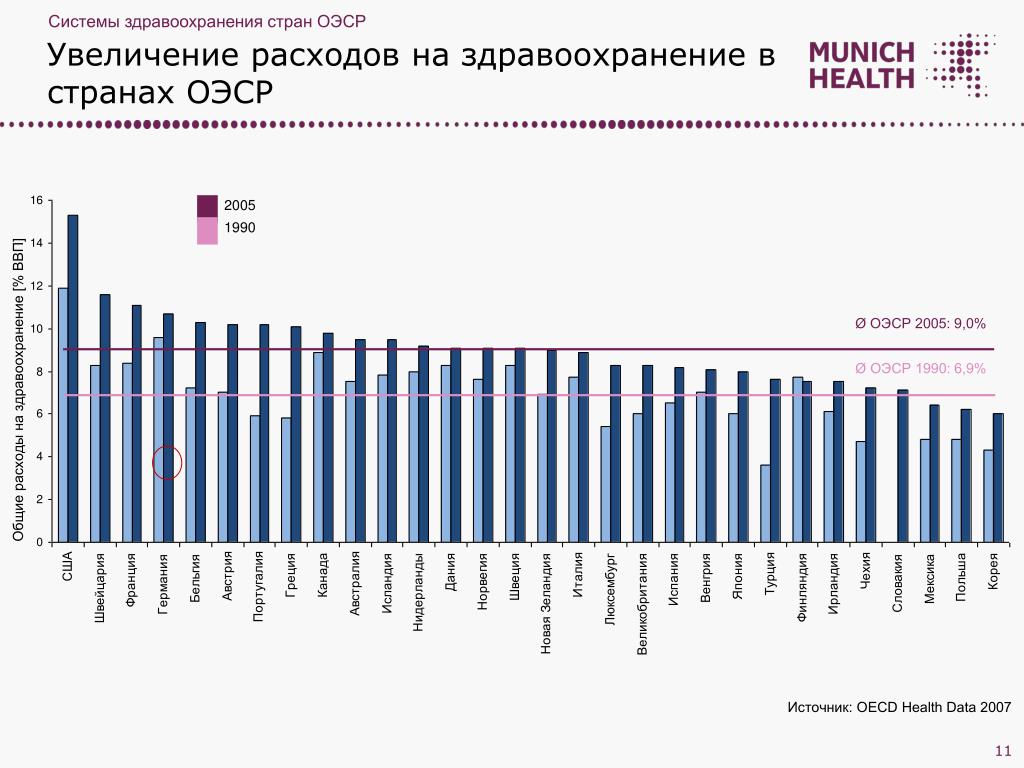 Корреляция между показателями была слабой, но заметной — 49%.
Корреляция между показателями была слабой, но заметной — 49%.
4. На третьем этапе проверялось, влияют ли на смертность финансовые возможности людей по вложению в здоровью. Бралась зарплата граждан за вычетом величины прожиточного минимума, отнесенная к ПМ.
В среднем уровень свободных средств составил 3,1. Лучше ситуация у жителей ЯМАО (4,9), Сахалинской обл. (4,6) и Санкт-Петербурга (4,2), аутсайдеры: Кабардино-Балкария (1,3), Псковская обл., Чечня (1,5) и Ивановская обл. (1,5). Ивановская и Псковская области – одни из лидеров по смертности населения в трудоспособном возрасте (51-52 чел. на 10 000).
Корреляция между показателями составила -73%. Каково здесь влияние возможностей по обращению к платной медицине, оценить сложно. Выше доходы — больше возможностей вести здоровый образа жизни, и этот фактор мог быть значимее.
|
Уровень национальных расходов на здравоохранение — это относительная величина, которая рассчитывается как общий объём государственных и частных расходов на здравоохранение в течение календарного года, включая государственные бюджеты всех уровней, фонды медицинского страхования, внешние заимствования, гранты и пожертвования от международных учреждений и неправительственных организаций.
Расходы на здравоохранение считаются одним из ключевых показателей социального развития, так как отражают степень внимания, уделяемого государством и обществом здоровью граждан. Вместе с тем, этот показатель не учитывает, насколько равномерно или неравномерно распределяются расходы на здравоохранение по различным социальным группам внутри того или иного государства, а также связанные с этим факторы. Следует также учитывать, что относительно высокие позиции ряда слаборазвитых стран в рейтинге связаны, как правило, с программами в области общественного здравоохранения (обеспечение питьевой водой и санитарными услугами, проведение программ массовой иммунизации и так далее), а также санитарно-гигиенической и эпидемиологической безопасности, финансируемыми международными институтами и благотворительными организациями в этих государствах.
Показатель национальных расходов на здравоохранение рассчитывается на ежегодной основе исходя из данных национальных служб и международных институтов. В качестве основного источника информации о национальных расходах на здравоохранение в экономике разных государств выступают базы данных «National Health Account Statistics» и «Global Health Observatory» Всемирной Организации Здравоохранения (ВОЗ) — специального учреждения системы Организации Объединённых Наций (ООН), основная функция которого состоит в охране здоровья населения мира и решении международных проблем здравоохранения. Отчёты ВОЗ о национальных расходах на здравоохранение обновляются регулярно, однако данные, как правило, запаздывают на два-три года, так как информация от национальных статистических служб разных стран поступает нерегулярно и требует последующего международного сопоставления.
|
ЕМИСС
Единая межведомственная информационно-статистическая система
(ЕМИСС) разрабатывалась в рамках реализации федеральной целевой
программы «Развитие государственной статистики России в 2007-2011
годах».
Целью создания Системы является обеспечение доступа
с использованием сети Интернет государственных органов,
органов местного самоуправления, юридических и физических
лиц к официальной статистической информации, включая
метаданные, формируемой в соответствии с федеральным
планом статистических работ.
ЕМИСС представляет собой государственный информационный ресурс,
объединяющий официальные государственные информационные
статистические ресурсы, формируемые субъектами официального
статистического учета в рамках реализации федерального плана
статистических работ.
Доступ к официальной статистической информации, включенной в
состав статистических ресурсов, входящих в межведомственную
систему, осуществляется на безвозмездной и недискриминационной
основе.
Система введена в эксплуатацию совместным приказом
Минкомсвязи России и Росстата от 16 ноября 2011 года
№318/461.
Координатором ЕМИСС является Федеральная служба государственной
статистики.
Оператором ЕМИСС является Министерство связи и массовых
коммуникаций РФ».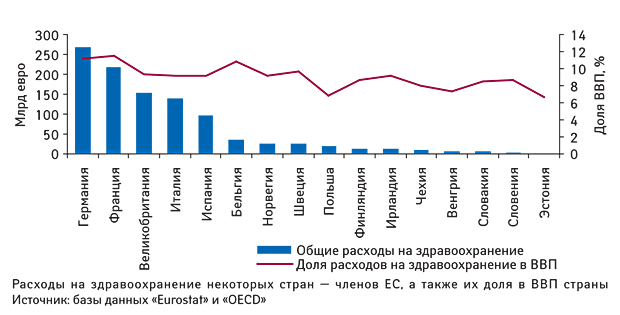
Контактная информация
В случае возникновения проблем при работе с системой пишите нам:
[email protected]
или звоните:
Финансирование здравоохранения как контекстуальный фактор здоровья Текст научной статьи по специальности «Экономика и бизнес»
СОЦИОЛОГИЯ ЗДОРОВЬЯ
Л.В. Панова
ФИНАНСИРОВАНИЕ ЗДРАВООХРАНЕНИЯ КАК КОНТЕКСТУАЛЬНЫЙ ФАКТОР ЗДОРОВЬЯ
В статье рассматривается финансирование здравоохранения за период коренного трансформирования социально-экономических процессов в России и по настоящее время.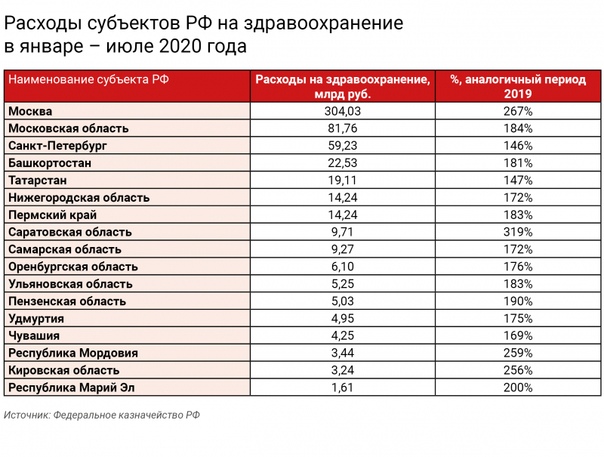 Анализируется четыре финансовых индикатора, наилучшим образом отражающих степень насыщенности материальными ресурсами сферы медицинской помощи: общие расходы на здравоохранение в объеме ВВП; затраты, выделяемые государством на медицинскую помощь; доля расходов государства на здравоохранение от общих расходов государственного бюджета; личные расходы населения для получения услуг по поддержанию здоровья. Исследование выделенных индикаторов способствует применению многоуровневой методологии, позволяющей изучить совместное влияние индивидуальных и контекстуальных переменных, в частности материальных ресурсов здравоохранения на здоровье населения России.
Анализируется четыре финансовых индикатора, наилучшим образом отражающих степень насыщенности материальными ресурсами сферы медицинской помощи: общие расходы на здравоохранение в объеме ВВП; затраты, выделяемые государством на медицинскую помощь; доля расходов государства на здравоохранение от общих расходов государственного бюджета; личные расходы населения для получения услуг по поддержанию здоровья. Исследование выделенных индикаторов способствует применению многоуровневой методологии, позволяющей изучить совместное влияние индивидуальных и контекстуальных переменных, в частности материальных ресурсов здравоохранения на здоровье населения России.
Ключевые слова: здоровье, финансирование здравоохранения, общие расходы на медицинскую помощь, государственные затраты, личные платежи населения, финансовые риски, катастрофические расходы.
Введение
Система здравоохранения, как известно, включена в число детерминант здоровья населения. По данным ВОЗ, влияние медицинской помощи на состояние общественного здоровья составляет 10—15%, тогда как вклад медицины в снижение смертности достигает 40%
По данным ВОЗ, влияние медицинской помощи на состояние общественного здоровья составляет 10—15%, тогда как вклад медицины в снижение смертности достигает 40%
(Щепин, Медик 2012). Последнее обстоятельство особенно важно в связи с высоким уровнем смертности в трудоспособном возрасте в нашей стране. Несмотря на заметное сокращение этого показателя в последние годы с 8,3 на тысячу человек населения в 2005 году до 5,8 в 2012 году, его величина намного выше по сравнению с европейскими странами. Это отчетливо видно при сопоставлении коэффициентов смертности среди взрослого населения (Демографический ежегодник 2013). Так, по данным ВОЗ, в 2011 году вероятность смерти мужчин от 15 до 60 лет (на тысячу населения) в России составила 351 человек, в то время как среди старых членов Евросоюза, величина этого показателя была значительно меньше — 94 человека. В странах же, вступивших в ЕС после 2004 года и прошедших путь общественной трансформации, подобный нашему, коэффициент смертности в зрелом возрасте составлял 193 человека на тысячу населения (World Health Statistics 2013).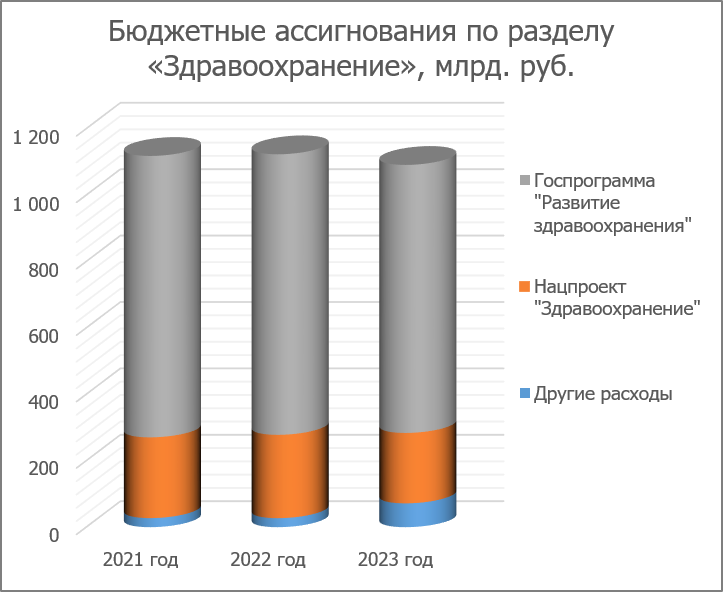 Приведенные данные подтверждают, что современное состояние системы здравоохранения в нашей стране оценивается многими экспертами как кризисное, и это касается, прежде всего, жизненно важного вопроса увеличения инвестиций для наращивания потенциала медицинской помощи (Римашевская, Миграно-ва, Молчанова 2011; Чубарова 2011; Suhrcke, McKee, Rocco 2008). Следует отметить, что в ряде международных и российских исследований было показано прямое влияние на здоровье ресурсов здравоохранения. Так, в работе, использовавшей агрегированные данные по 22 европейским странам, была обнаружена связь между национальными ресурсами, предназначенными для медицинской помощи, и здоровьем населения (Castilla 2004). Исследование трендов государственных расходов и личных платежей населения, проведенное по данным опросов российского мониторинга экономического положения и здоровья за период 1994—2009 годов, показало, что при использовании многоуровневой методологии средства, расходуемые лично населением на получение медицинской помощи, сопряжены с улучшением здоровья женщин (Русинова, Сафронов 2012).
Приведенные данные подтверждают, что современное состояние системы здравоохранения в нашей стране оценивается многими экспертами как кризисное, и это касается, прежде всего, жизненно важного вопроса увеличения инвестиций для наращивания потенциала медицинской помощи (Римашевская, Миграно-ва, Молчанова 2011; Чубарова 2011; Suhrcke, McKee, Rocco 2008). Следует отметить, что в ряде международных и российских исследований было показано прямое влияние на здоровье ресурсов здравоохранения. Так, в работе, использовавшей агрегированные данные по 22 европейским странам, была обнаружена связь между национальными ресурсами, предназначенными для медицинской помощи, и здоровьем населения (Castilla 2004). Исследование трендов государственных расходов и личных платежей населения, проведенное по данным опросов российского мониторинга экономического положения и здоровья за период 1994—2009 годов, показало, что при использовании многоуровневой методологии средства, расходуемые лично населением на получение медицинской помощи, сопряжены с улучшением здоровья женщин (Русинова, Сафронов 2012).
В свете вышеизложенного свою задачу мы видели в анализе и обобщении финансовых ресурсов системы здравоохранения за весь период рыночных трансформаций. По классификации ВОЗ четыре финансовых индикатора наилучшим образом отражают степень насыщенности материальными ресурсами сферы медицинской помощи: общие расходы на здравоохранение в объеме ВВП; затраты, выделяемые государством на медицинскую помощь; доля расходов государства
на здравоохранение от общих расходов государственного бюджета; личные расходы населения для получения услуг по поддержанию здоровья. Рассмотрим, как изменялись эти показатели в процессе реформирования здравоохранения.
Общие расходы на здравоохранение в объеме ввП
Обращаясь к советскому периоду, важно отметить, что в последние годы существования СССР финансирование здравоохранения претерпело значительное сокращение.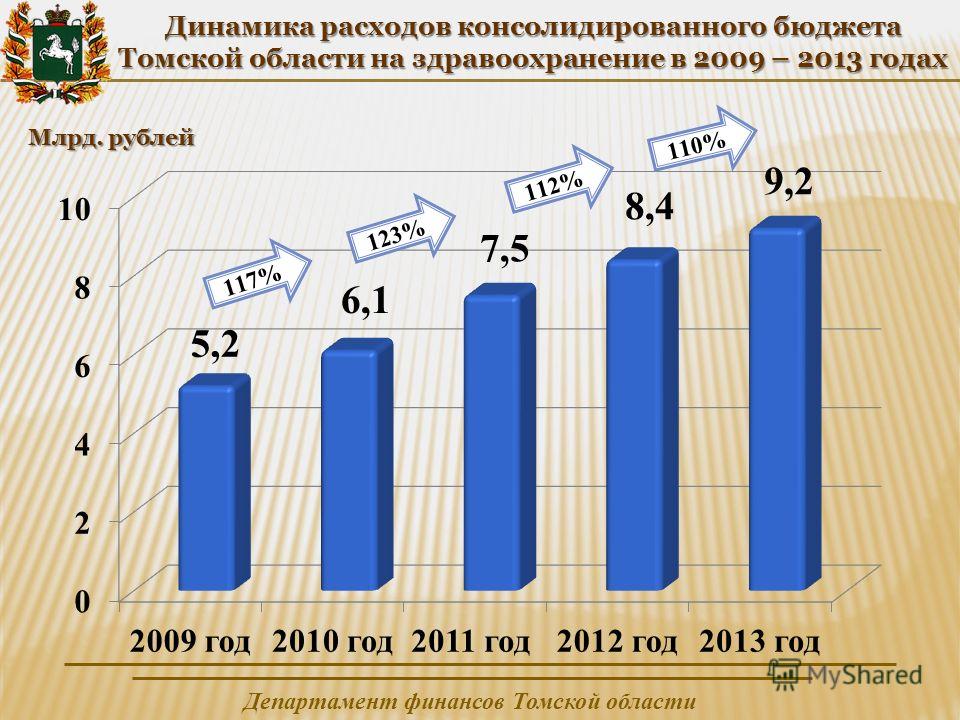 Это было связано с замедлением темпов развития экономики, и следовательно, оскудением государственного бюджета, на который были почти полностью возложены затраты на содержание здравоохранения. Значительную роль сыграл и остаточный принцип распределения ресурсов, здравоохранение не относилось к отраслям приоритетного финансирования. По данным авторов того периода, если в 1960-е годы общие расходы на здравоохранение были вполне удовлетворительными и составляли 6—6,5% ВВП, то в конце 1980-х этот показатель сократился до 3—3,5% (Экономика здравоохранения 2004).
Это было связано с замедлением темпов развития экономики, и следовательно, оскудением государственного бюджета, на который были почти полностью возложены затраты на содержание здравоохранения. Значительную роль сыграл и остаточный принцип распределения ресурсов, здравоохранение не относилось к отраслям приоритетного финансирования. По данным авторов того периода, если в 1960-е годы общие расходы на здравоохранение были вполне удовлетворительными и составляли 6—6,5% ВВП, то в конце 1980-х этот показатель сократился до 3—3,5% (Экономика здравоохранения 2004).
После распада страны общие затраты на финансирование здравоохранения резко сократились, в первый же год реформ (1992) их объем составил 2,5% ВВП. Введение в 1993 году системы обязательного медицинского страхования позволило несколько увеличить объем затрат, их величина стала равна 3,7% ВВП. И уже с 1995 года совокупные расходы на здоровье превышают 5% ВВП (Global Health).
Однако это не улучшило ситуации с объемом финансирования системы здравоохранения в целом: в сопоставимых ценах расходы на медицинскую помощь значительно упали по сравнению с предыдущим годом, общий объем финансирования в 1995 году был почти на 20% меньше, чем в 1994 году (Шишкин 2000).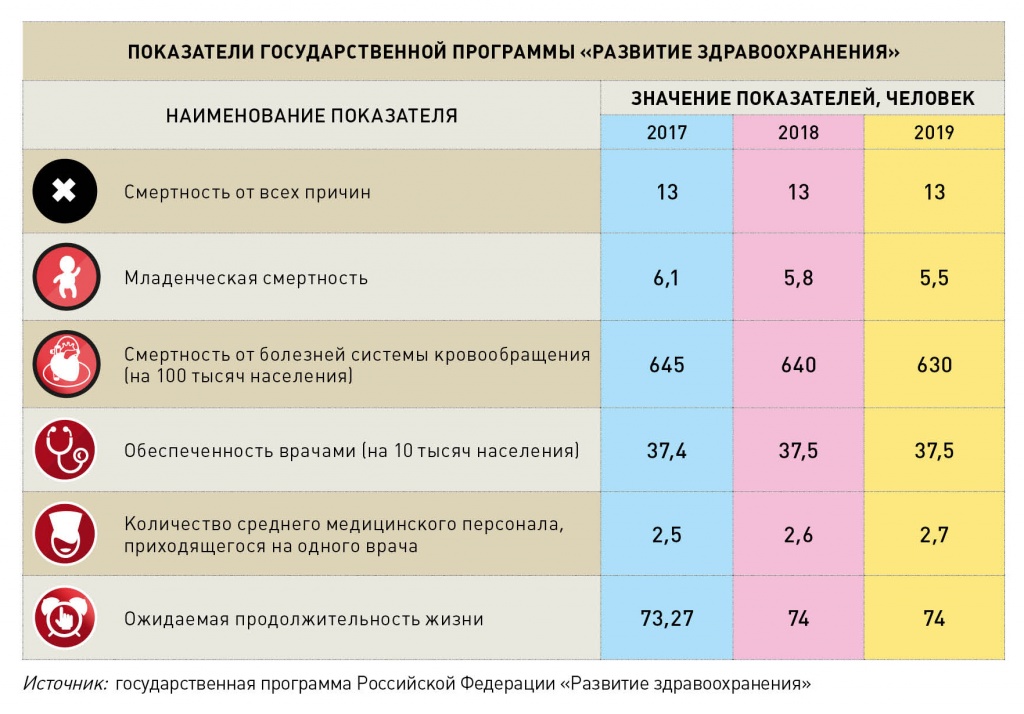 Такое положение дел возникло, прежде всего, из-за коллапса экономики. По итогам предшествующего года ВВП снизился на 14,5% (Data The World Bank. GDP growth). По базе данных «Здоровье для всех» Европейского регионального бюро ВОЗ расходы на медицинскую помощь выросли в 1997 году до 7,1% ВВП, а в сопоставимых ценах их величина вернулась к уровню 1994 года. Безусловно, эту сложную ситуацию в финансировании здравоохранения усугубил кризис 1998 года, в результате которого произошло постепенное снижение доли расходов на меди-
Такое положение дел возникло, прежде всего, из-за коллапса экономики. По итогам предшествующего года ВВП снизился на 14,5% (Data The World Bank. GDP growth). По базе данных «Здоровье для всех» Европейского регионального бюро ВОЗ расходы на медицинскую помощь выросли в 1997 году до 7,1% ВВП, а в сопоставимых ценах их величина вернулась к уровню 1994 года. Безусловно, эту сложную ситуацию в финансировании здравоохранения усугубил кризис 1998 года, в результате которого произошло постепенное снижение доли расходов на меди-
цинскую помощь, их доля относительно ВВП составила 6,6%, особенно пострадали бюджетные отчисления на здравоохранение.
Общепризнанно, что производство в России катастрофически упало в 1990-е годы. По свидетельству публикаций тех лет приводятся данные о том, что реальное сокращение ВВП за период 1991—1998 годов до возобновления экономического роста составило 40% (Глазьев, Кара-Мурза и др.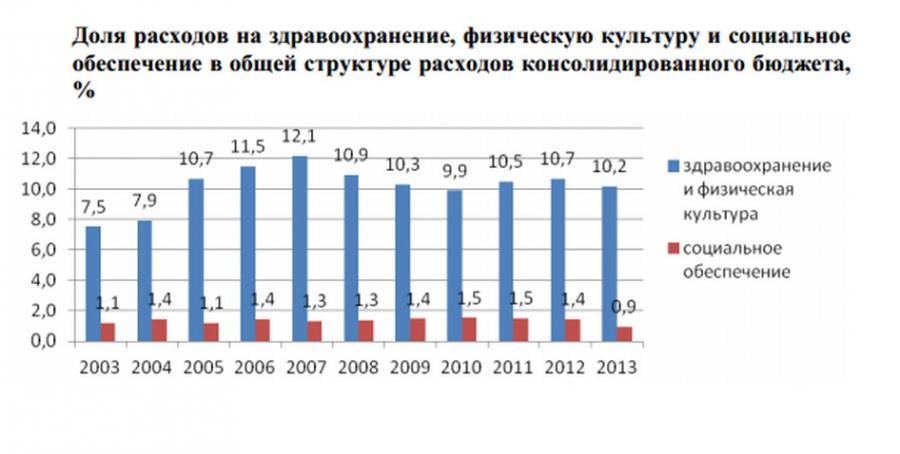 2003; Shleifer, Treisman 2004). Соответственно сокращались и душевые затраты на медицинскую помощь. По данным ВОЗ, в 1991 году этот показатель составлял 236,5 долларов (в текущих ценах), постепенно снижаясь к 1995 году почти наполовину (47,8%) (Европейская база данных 2014). Характерно, что самое большое уменьшение затрат на душу населения наблюдалось в пики смертности и заболеваемости — 1994 и 2000 год.
2003; Shleifer, Treisman 2004). Соответственно сокращались и душевые затраты на медицинскую помощь. По данным ВОЗ, в 1991 году этот показатель составлял 236,5 долларов (в текущих ценах), постепенно снижаясь к 1995 году почти наполовину (47,8%) (Европейская база данных 2014). Характерно, что самое большое уменьшение затрат на душу населения наблюдалось в пики смертности и заболеваемости — 1994 и 2000 год.
С 1999 года начался стабильный рост российской экономики. С этого времени вплоть до 2009 года, когда Россия была вовлечена в мировой финансовый кризис, темпы роста ВВП составляли в среднем 6,5% ежегодно. Данные Росстата свидетельствуют о довольно быстром росте затрат на охрану здоровья в России, в номинальном выражении с 2000 по 2008 год они выросли с 1827 до 15 531 рубля на душу населения в год, или в 8,5 раза, что составило к концу этого периода 1030 долларов по паритету покупательной способности (Российский статистический ежегодник 2012; Global Health).
Прослеживая макроситуацию в стране после финансового кризиса 2009 года, следует заметить, что, несмотря на снижение темпов экономического роста в последние годы, ВВП растет в среднем ежегодно на 4%, в то же время объем финансирования здравоохранения до сего времени продолжает оставаться на уровне 5—6% ВВП. Сравнение общих расходов на здравоохранение, исчисляемых в процентах от ВВП, в нашей стране с другими странами Европейского региона и СНГ в 2012 году показывает, что этот ключевой показатель обеспечения медицинской помощи ниже, чем в среднем по государствам бывшего Советского Союза, и значительно отстает от аналогичного показателя Европейского союза. Среди двенадцати государств СНГ Россия занимает седьмое место по доле расходов в ВВП, страны же, входящие в объединенную Европу, почти все, кроме Румынии, тратят на здравоохранение больше, чем мы (Date the World Bank. Health expenditure total). Такую же картину показывает и анализ расходов на душу населения, правда, по этому показателю мы занимаем первое место среди стран СНГ, но сравнение со странами семерки, где соответствующие
затраты составляют больше пяти тысяч долларов, свидетельствует, что российские затраты на охрану здоровья выглядят более чем скромными (Data the World Bank.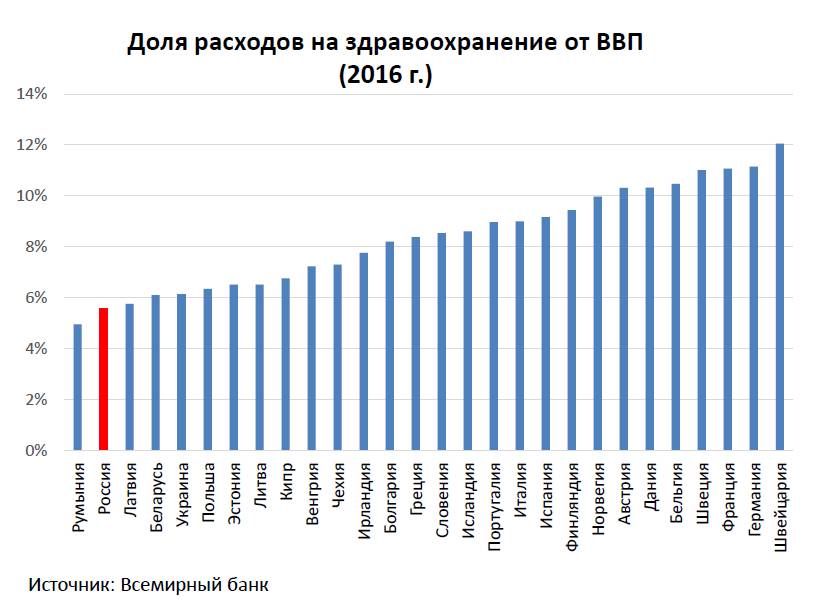 Health expenditure per capita). В целом можно сделать вывод о том, что Россия занимает очень низкие места в международных рейтингах по доле общих затрат на здравоохранение в ВВП.
Health expenditure per capita). В целом можно сделать вывод о том, что Россия занимает очень низкие места в международных рейтингах по доле общих затрат на здравоохранение в ВВП.
Между тем подчеркнем еще раз, что здоровье населения любой страны в значительной мере определяется уровнем развития здравоохранения. В своих обзорах ВОЗ приводит линейную зависимость между общими расходами на здравоохранение на душу населения и ожидаемой продолжительностью жизни. Так, при показателе общих расходов на здравоохранение на душу населения 100—500 долларов ожидаемая продолжительность жизни составляет 47—67 лет; при увеличении затрат до 1000 долларов средняя продолжительность жизни увеличивается до 70—75 лет, а в промежутке 1000—3000 долларов средняя величина рассматриваемого показателя увеличивается до 75-80 лет (World health statistics 2010).
Результаты многочисленных эмпирических исследований показывают, что уровень общих расходов на здравоохранение в стране, как правило, увеличивается с ростом ВВП (Borger, Smith еt al. 2006; Bloom, Canning 2000) Так, по оценке экспертов, в развитых странах расходы на здравоохранение находятся в прямой зависимости от объемов ВВП, в то время так в странах, проводящих экономические и политические преобразования, уровень расходов на здравоохранение в значительной мере зависит от принятых политических приоритетов развития (Tompson 2006). Общая практика состоит в следующем алгоритме: страны с валовым внутренним продуктом ниже 10 тыс. долларов на душу населения выделяют на здравоохранение менее 6% ВВП. По мере роста национального богатства на душу населения государства с более высокими уровнями доходов тратят на здравоохранение 7-10% ВВП (World health statistics 2012). Россия довольно сильно отклоняется от общей траектории, характеризующей связь экономического развития с расходами на медицинское обслуживание не только в период трансформационного кризиса, но и в период экономического подъема.
2006; Bloom, Canning 2000) Так, по оценке экспертов, в развитых странах расходы на здравоохранение находятся в прямой зависимости от объемов ВВП, в то время так в странах, проводящих экономические и политические преобразования, уровень расходов на здравоохранение в значительной мере зависит от принятых политических приоритетов развития (Tompson 2006). Общая практика состоит в следующем алгоритме: страны с валовым внутренним продуктом ниже 10 тыс. долларов на душу населения выделяют на здравоохранение менее 6% ВВП. По мере роста национального богатства на душу населения государства с более высокими уровнями доходов тратят на здравоохранение 7-10% ВВП (World health statistics 2012). Россия довольно сильно отклоняется от общей траектории, характеризующей связь экономического развития с расходами на медицинское обслуживание не только в период трансформационного кризиса, но и в период экономического подъема.
В Стратегии социально-экономического развития страны до 2020 года, разработанной по заказу российского правительства, экспертами Высшей школы экономики рассматривается и раздел, касающийся политики охраны здоровья в ближайшей перспективе (Стратегия 2020. .. 2013). В этом документе предлагается увеличение
.. 2013). В этом документе предлагается увеличение
доли расходов на здравоохранение в ВВП с ориентацией на страны, лидирующие в области охраны здоровья. Например, во Франции, Швейцарии, Австрии, Германии показатель продолжительности жизни приближается к 80 годам, и именно в этих странах общие расходы на медицинскую помощь составляют больше 11% от ВВП. В нашей же стране общий объем финансирования медицинских услуг не увеличивается на протяжении последних лет, и в ближайшей перспективе, несмотря на настойчивые и весьма аргументированные предложения специалистов, по-прежнему в лучшем случае составит примерно 6% (Европейская база 2014; Основные направления 2013).
Государственные расходы
Традиционная классификация систем здравоохранения по признаку организации и методов финансирования оказания медицинских услуг обычно представлена в виде трех моделей. Это так называемые бюджетная модель, при которой расходы на медицину финансируются за счет налогов, поступающих в бюджет; социально-страховая, где ресурсы здравоохранения формируются за счет страховых взносов организаций, предприятий, и частное медицинское страхование, которое финансируется или работодателями, или самими гражданами. В нашей стране с момента рыночных преобразований, как известно, была введена бюджетно-страховая модель финансирования здравоохранения, которая, по сути дела, включает все три способа ресурсного обеспечения медицинской помощи. Следует отметить, что реформы здравоохранения в 1990-е годы были направлены на разрушение государственной модели, основанной почти исключительно на бюджетном финансировании, и создание новой системы, включающей кроме затрат из бюджетных источников и принцип обязательного медицинского страхования. Основная причина создания двухканальной системы обеспечения затрат состояла в недостаточности государственных средств, в силу чего нужно было мобилизовать ресурсы из других источников.
Это так называемые бюджетная модель, при которой расходы на медицину финансируются за счет налогов, поступающих в бюджет; социально-страховая, где ресурсы здравоохранения формируются за счет страховых взносов организаций, предприятий, и частное медицинское страхование, которое финансируется или работодателями, или самими гражданами. В нашей стране с момента рыночных преобразований, как известно, была введена бюджетно-страховая модель финансирования здравоохранения, которая, по сути дела, включает все три способа ресурсного обеспечения медицинской помощи. Следует отметить, что реформы здравоохранения в 1990-е годы были направлены на разрушение государственной модели, основанной почти исключительно на бюджетном финансировании, и создание новой системы, включающей кроме затрат из бюджетных источников и принцип обязательного медицинского страхования. Основная причина создания двухканальной системы обеспечения затрат состояла в недостаточности государственных средств, в силу чего нужно было мобилизовать ресурсы из других источников. т 2008; Чубарова 2011; Реформы финансирования 2011). Таким образом, государственное финансирование медицинских услуг соответствует одновременно экономической эффективности и социальной справедливости, обеспечивая достижение баланса между ними. Очевидно, что в качестве ключевых контекстуальных факторов объема затрат, выделяемых на поддержку здравоохранения, выступает размер национального дохода и бюджетная обеспеченность, но не меньшую роль играют и приоритеты распределения ресурсов, в частности, соотношение между государственными затратами и частными источниками в деле обеспеченности здоровья населения.
т 2008; Чубарова 2011; Реформы финансирования 2011). Таким образом, государственное финансирование медицинских услуг соответствует одновременно экономической эффективности и социальной справедливости, обеспечивая достижение баланса между ними. Очевидно, что в качестве ключевых контекстуальных факторов объема затрат, выделяемых на поддержку здравоохранения, выступает размер национального дохода и бюджетная обеспеченность, но не меньшую роль играют и приоритеты распределения ресурсов, в частности, соотношение между государственными затратами и частными источниками в деле обеспеченности здоровья населения.
Первые годы реформирование системы здравоохранения происходило в условиях постоянного сокращения бюджетов различных уровней, в силу макроэкономической ситуации, сложившейся в стране. Падение ВВП почти на 40% уменьшило источники финансирования всех социальных программ, в том числе и выделенных средств на медицинскую помощь. Частично оскудение бюджетных ресурсов в незначительной степени компенсировалось взносами работодателей на обязательное медицинское страхование.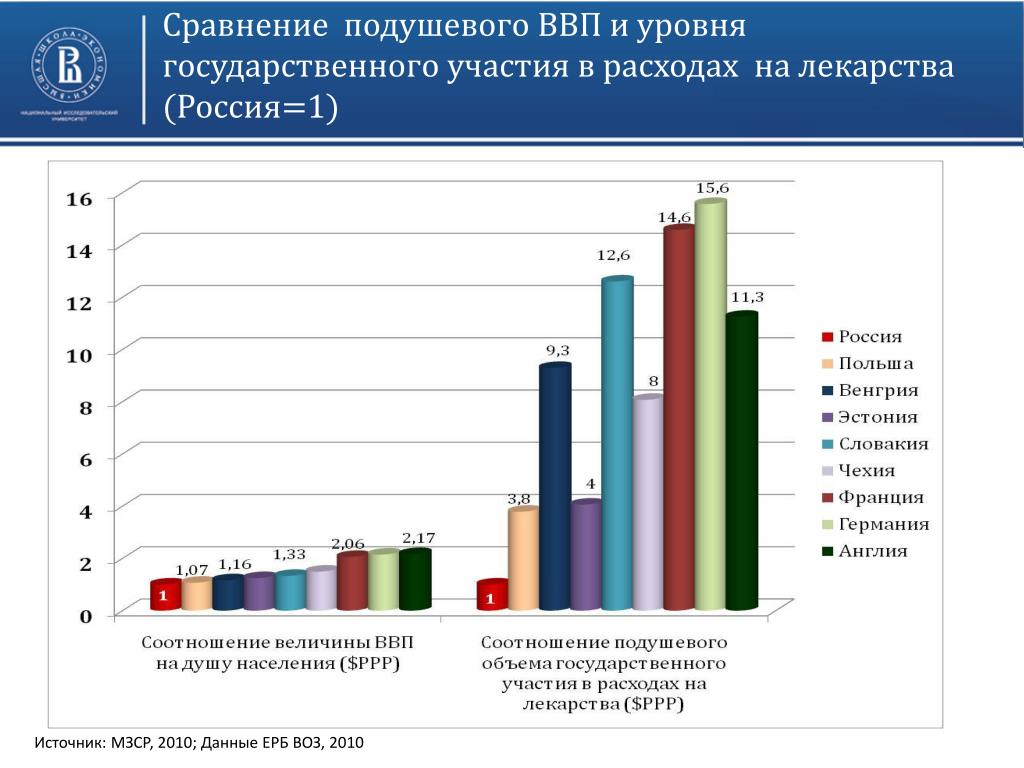 Однако в целом введение двухканального финансирования (через бюджет и фонды ОМС) не оправдало ожиданий по увеличению финансовых потоков, направлявшихся в здравоохранение. Затяжной экономический и бюджетный кризисы обусловили сокращение финансирования государством медицинской помощи. По данным С. Шишкина, в 1993 году, когда были установлены взносы на ОМС, собранные средства, действительно, стали дополнением к бюджетным ассигнованиям, но уже в 1994 году объем государственного финансирования здравоохранения уменьшился. В постоянных ценах падение составило 9% по сравнению с 1993 годом, а в 1995 году — больше чем на четверть (26%) по отношению к предыдущему году (Шишкин 2000). Произошло не дополнение бюджетного финансирования обязательными страховыми платежами, а частичное замещение одного другим. Оценивая ситуацию с финансированием
Однако в целом введение двухканального финансирования (через бюджет и фонды ОМС) не оправдало ожиданий по увеличению финансовых потоков, направлявшихся в здравоохранение. Затяжной экономический и бюджетный кризисы обусловили сокращение финансирования государством медицинской помощи. По данным С. Шишкина, в 1993 году, когда были установлены взносы на ОМС, собранные средства, действительно, стали дополнением к бюджетным ассигнованиям, но уже в 1994 году объем государственного финансирования здравоохранения уменьшился. В постоянных ценах падение составило 9% по сравнению с 1993 годом, а в 1995 году — больше чем на четверть (26%) по отношению к предыдущему году (Шишкин 2000). Произошло не дополнение бюджетного финансирования обязательными страховыми платежами, а частичное замещение одного другим. Оценивая ситуацию с финансированием
из бюджета, эксперты отмечают, что оно никогда больше не достигало уровня 1991 года (Tragakes, Lessof 2003). Взносы на ОМС скорее заместили, чем дополнили бюджетное финансирование. Государственные затраты, которые в реальном выражении в 1993 году возросли, отчасти благодаря введению ОМС, продолжали сокращаться — к 1999 году их величина составила лишь две трети от уровня 1991 года (Государственные расходы 2008).
Взносы на ОМС скорее заместили, чем дополнили бюджетное финансирование. Государственные затраты, которые в реальном выражении в 1993 году возросли, отчасти благодаря введению ОМС, продолжали сокращаться — к 1999 году их величина составила лишь две трети от уровня 1991 года (Государственные расходы 2008).
По данным ВОЗ, начиная с 1995 года, на протяжении десяти лет (по 2004 г.) доля расходов федерального и местных бюджетов и средств обязательного медицинского страхования в общем объеме затрат на здравоохранение значительно уменьшилась — с 73,9 до 60%. В годы бурного роста экономики государственные расходы несколько увеличились: так, в 2009 году их величина составила 67% от общих затрат на здравоохранение. Но этот тренд не сохранился, в последние годы наблюдается активное уменьшение роли правительства в обеспечении здоровья населения, и вновь государственные затраты находятся на уровне начала 2000-х годов: их величина в 2011 году равна 59,8% от общих затрат на здравоохранение (Европейская база 2014).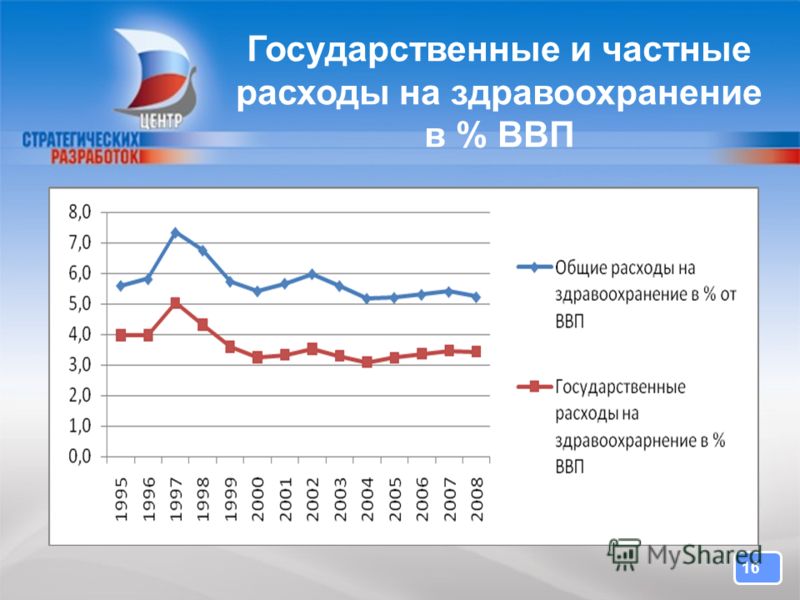 Сравнение со странами Европейского региона показывает, что доля общественных расходов там значительно больше, чем в нашей стране, государственные затраты этих государств составляют три четвери (74,9%) общих расходов на медицинскую помощь (World health statistics 2011). Причем важно отметить, что свою задачу они видят в оптимизации не только государственных, но и личных расходов граждан на здравоохранение.
Сравнение со странами Европейского региона показывает, что доля общественных расходов там значительно больше, чем в нашей стране, государственные затраты этих государств составляют три четвери (74,9%) общих расходов на медицинскую помощь (World health statistics 2011). Причем важно отметить, что свою задачу они видят в оптимизации не только государственных, но и личных расходов граждан на здравоохранение.
Неблагоприятное впечатление оставляет и динамика государственных затрат относительно ВВП. Начиная с 1995 года и по настоящее время государство расходовало на здравоохранение не больше 4% ВВП, а в лучшие годы экономического подъема (2005—2007 гг.) всего лишь 3% (Европейская база 2014). По прогнозу бюджетной политики, составленному Министерством финансов РФ на 2015—2016 годы, этот показатель планируется уменьшить до 3,4% от ВВП (Основные направления бюджетной политики 2013). Такое положение свидетельствует о постоянном снижении участия государства в заботе о здоровье населения. Это особенно отчетливо видно при сравнении с большинством стран ЕС, где расходы государства составляют 7—9% от ВВП, а в ряде восточноевропейских стран, проходивших путь модернизации системы здравоохранения, схожий с реформами в нашей стране, общественные расходы на содержание медицины составляют 5—6% (Global Health).
Следует обозначить еще один аспект незначительного объема государственных затрат относительно ВВП. Специалисты ВОЗ считают, что во всех странах часть населения нуждается в защите от финансовых рисков при использовании медицинской помощи за счет государственных расходов в сфере здравоохранения, но действие такой защиты редко распространяется на большинство населения, когда эта доля составляет менее 5% ВВП (Доклад о состоянии здравоохранения 2013).
Обычно ключевым фактором в объеме государственных расходов на здравоохранение является благоприятная финансовая ситуация в стране. Ряд международных исследований демонстрирует, что более богатые страны обычно более эффективно мобилизуют налоговые поступления, это позволяет формировать высокий уровень государственных расходов в процентах от ВВП (Schieber, Maeda 1997; Gottret, Schieber 2006). Такая связь между национальным доходом и бюджетной обеспеченностью, безусловно, чрезвычайно важна для государственных расходов на здравоохранение. Однако, как свидетельствуют данные, полученные при анализе финансирования здравоохранения стран с переходной экономикой, существуют значительные отклонения от общей тенденции. Так, при близком уровне ВВП на душу населения в Венгрии и Эстонии общие государственные расходы в Венгрии были почти на 18 процентных пунктов выше. Аналогично государственные расходы в Белоруссии были приблизительно в 2,1 раза выше, чем в Казахстане (47% по сравнению с 22% ВВП) (Реформы финансирования здравоохранения 2011). Это означает, что изменения в бюджетной обеспеченности здравоохранения объясняются не только общими финансовыми условиями, одновременно большую роль играют приоритеты, которые расставляет правительство при распределении ресурсов, или, иначе говоря, на уровень государственных расходов на здравоохранение влияет то обстоятельство, насколько здоровье населения оценивается как важный приоритет социального и экономического развития. Известно, что в советской экономике здравоохранение, так же как и вся социальная сфера, финансировалось по остаточному принципу, то есть считалось сектором с низким приоритетом, в отличие от оборонной и тяжелой промышленности. Анализ динамики государственных расходов на здравоохранение в общих затратах государства, куда входят финансирование военных расходов, национальной безопасности и отраслей социальной сферы, показывает, что этот показатель составлял в середине 1990-х около 9%. К 2000 году он несколько вырос (12,7%) и с тех пор начал падать до значения сере-
дины 90-х годов. К 2010 году доля расходов правительства на здравоохранение уменьшилась до 9,7% от общих государственных расходов, в 2012 году наблюдалось небольшое повышение (10,3%), однако, начиная с 2013 года, доля рассматриваемого показателя в общих расходах правительства продолжает снижаться. По данным Министерства финансов, на здравоохранение в 2013 году было выделено 9,8% общих затрат бюджета, а прогнозные цифры на 2015—2016 годы указывают на очередное снижение средств, выделяемых на поддержание здоровья, в общем объеме государственных расходов рассматриваемый показатель снижается до 9,6% (Основные направления 2013).
Сравнение расходов на здравоохранение и других бюджетных затрат показывает, что темпы роста затрат, в частности на оборону, значительно опережают аналогичные показатели в сфере поддержания здоровья. Так, по данным Мирового банка, расходы федерального бюджета за 2013 год сократились, прежде всего, за счет расходов на социальную сферу на 2,8%, в том числе и за счет уменьшения федеральных ассигнований в бюджет ФОМС в размере 0,3% ВВП (Ежемесячные тенденции 2014). В то же время расходы на оборонный комплекс увеличились на 0,2% и составили в 2013 году 3,4% ВВП, и в дальнейшем намечается увеличение этих затрат (Основные направления 2013). Для сравнения — в США общие затраты на здравоохранение приближаются к 18% ВВП, в то время как военные расходы составляют 3,8% от общей суммы национального богатства страны (Trends in world 2013). Именно к такому соотношению военных расходов и всех товаров и услуг, произведенных за год во всех отраслях экономики, мы стремимся в ближайшее время (2015—2016), доля затрат на национальную оборону в ближайшем будущем составит 3,8% ВВП. Напомним, что доля всех расходов (государственных и частных, в т.ч. личных) на здравоохранение в нашей стране равна 6,3% ВВП.
Разумеется, государственные расходы на здравоохранение составляют большую нагрузку на финансовую систему в любой стране. По данным исследований Международного валютного фонда (МВФ), совокупные расходы на здравоохранение в странах с развитой экономикой и государствах с формирующимся рынком существенно выросли в последние десятилетия (Clements, Coady et al. 2011). В качестве основных причин этого роста рассматриваются, главным образом, во-первых, увеличение продолжительности жизни населения многих стран, что естественно сопровождается старением населения, и, во-вторых, развитие самого здравоохранения, именно в эти
годы наблюдался взрывной рост научно-технических достижений, внедряемых в медицину. Стремительное увеличение затрат заставляет правительства практически всех стран стремиться к сдерживанию государственных расходов. Наиболее многообещающие стратегии по экономии расходов государства связаны с сочетанием механизмов сдерживания затрат и реформами по повышению эффективности осуществления расходов. К их числу относятся бюджетные ограничения для стационаров и других медицинских учреждений; координация между врачами общей практики и специалистами с целью предотвращения ненужных услуг; рационирование использования высокотехнологичного оборудования. Большую роль в этом процессе отводят применению различных рыночных механизмов, и в частности, развитию конкуренции между страховщиками и организациями здравоохранения, использованию в большем объеме частных услуг. Последнему направлению, касающемуся расширения объема частных услуг, уделяется особое внимание, так же как и реформам, которые увеличивают долю расходов, оплачиваемых пациентами, за счет повышения соплатежей или расширения частного страхования. Столь пристальное внимание к этой стратегии объясняется полученными исследовательскими результатами, свидетельствующими о том, что внедрение рыночных механизмов может оказать мощное влияние на экономию государственных расходов, это сокращение может составлять примерно до половины процента в объеме ВВП (Thomson, Busse et al. 2013). То есть такая стратегия может значительно уменьшить величину расходов правительства на здравоохранение. Однако авторы исследования справедливо отмечают, что во всех государствах механизмы по участию населения в расходах в виде личных платежей или соучастия в оплате медицинской помощи вызывают опасения, касающиеся принципа справедливости, и должны сопровождаться мерами, обеспечивающими сохранение доступа малоимущих и хронических больных к медицинскому обслуживанию.
Странам с формирующимся рынком, а Россия относится именно к этому классу стран, где здоровье населения значительно хуже по сравнению со странами с развитой экономикой, рекомендуются другие стратегии. Прежде всего, необходимо более широкое проведение реформ по повышению эффективности системы здравоохранения. Задача правительства в этих условиях состоит в увеличении доли государственных расходов на медицинскую помощь, в частности для
улучшения деятельности первичной помощи, укрепления профилактической работы и контроля неинфекционных заболеваний.
Подводя некоторый итог анализу государственного обеспечения здравоохранения в нашей стране, можно сказать, что его доля в общих расходах за период 1995-2012 годов сократилась с 73,9% до 61,0%. Оценивая же величину затрат государства, следует отметить, что Россия расходует не только меньше средств на государственную систему поддержки здоровья, чем страны ЕС, но и значительно меньше, чем позволяет экономический уровень развития страны.
Между тем, как показал ряд исследований, именно государственные расходы являются важной детерминантой уровня личных платежей населения в момент получения медицинской помощи (Gottret, Schieber 2006; Kutzin 2008). Степень такой зависимости имеет важные последствия для политических целей, и в частности, для финансовой защиты населения.
Личные расходы населения
Личные платежи населения широко используются при финансировании здравоохранения практически во всех странах. В менее развитых обществах личные платежи применяются в силу ограниченности ресурсов, когда правительство не может увеличить финансирование здравоохранения и часто не занимается разработкой и применением схем предварительной оплаты. Ключевой проблемой такого регулирования является вопрос, каким способом будет решаться проблема несоответствия между государственными гарантиями бесплатного оказания медицинской помощи населению и реальными условиями ее получения. Довольно часто в такой ситуации медицинские работники оказываются в тяжелом положении, получая низкую зарплату, дополняемую иногда неформальными платежами. При таком сценарии многие правительства выбирают использование личных расходов пациентов для поддержания, главным образам, уровня заработной платы работников здравоохранения и обеспечения большей доступности медицинских услуг. В развитых странах обычно использование личных платежей применяется как инструмент сдерживания роста расходов. Экономические основания применения платежей с потребителя состоят в том, что затраты пациентов, возможно, снижают спрос на медицинские услуги в рамках бюджетного и страхового финансирования медицинского обслуживания. Вместе с тем анализ полемики,
посвященной пользе более широкого применения личных платежей в системе финансирования здравоохранения, свидетельствует о различных подходах к их оценке. Как утверждает ряд экономистов, полный переход к государственному финансированию ведет к чрезмерному пользованию услугами («риск недобросовестности»), а это наносит ущерб медицинским учреждениям, они становятся менее рентабельными (Wagstaff, Doorslaer et al. 1999). С чисто экономической точки зрения любое сокращение пользования услугами здравоохранения, обусловленное распределением затрат между государством и потребителями, повышает рентабельность системы, независимо от влияния на здоровье. Однако другие исследователи поставили под сомнение уместность использования понятия «рентабельность» применительно к здравоохранению (Horne, Abells 2004). Они полагают, что рентабельность в здравоохранении следует оценивать относительно какого-то внешнего критерия, например выигрыша в здоровье. Иными словами, получение рентабельного результата при введении личных платежей можно считать только в том случае, когда не происходит ухудшения здоровья. Следовательно, распределение затрат между государством и населением сокращает расходы, не нанося ущерба здоровью, только в том случае, если предусмотрены механизмы, освобождающие бедные слои населения от частичной оплаты медицинской помощи (Thomson, Busse et al. 2013). Надо сказать, многочисленные исследования, проведенные в странах ЕС, не приводят убедительных данных, свидетельствующих о том, что введение личных платежей не ведет к долгосрочному сдерживанию расходов (Thomson, Foubister, Mossialos 2010).
Попробуем в свете вышеизложенного посмотреть на введение личных платежей в нашей стране с момента реформирования системы здравоохранения. Исследователи, пытающиеся обрисовать финансирование системы медицинской помощи в начальный период преобразований, сталкивались с большими трудностями. Отмечалось, что не всегда удавалось найти необходимые данные о зарегистрированных финансовых потоках и в силу этих обстоятельств довольно трудно было оценить действительный объем личных средств, поступающих в здравоохранение. Кроме того, в начальный период реформирования здравоохранения отсутствовал ряд показателей, принятых ВОЗ для характеристики расходов на здравоохранение, особенно личные затраты населения (Шишкин 2000; Tragakes, Lessof 2003). Это привело к тому, что упорядоченная статистика личных затрат населения на медицинскую помощь ведется только с 1995 года.
Сведения Европейской базы данных «Здоровье для всех» позволяют оценить рост затрат на платные медицинские услуги и приобретение медикаментов только с 1995 года. Так, в начале реформы доля личных расходов граждан на медицинскую помощь и лекарства составляла 17% от общих затрат на медицинскую помощь, но к 2000 году этот показатель вырос почти в два раза и стал равен 30% всей суммы расходов на поддержание здоровья населения России. Причины такого стремительного роста заключались в том, что государство при столь резком падении экономики (напомним, что глубокий экономический спад продолжался до 1998 года) не могло обеспечить государственными гарантиями бесплатное оказание медицинской помощи населению. Слишком большой разрыв наблюдался между обещанными услугами здравоохранения и реальными условиями их получения населением, об этом многократно упоминается в исследованиях тех лет (Шишкин, Богатова и др. 2002; Шейман 2000; Стародубов, Зель-кович и др. 1996). Отметим, что доля государственных затрат в общих расходах на медицинскую помощь за это же время снизилась почти на одну пятую, в 1995 году они составляли почти три четверти всех затрат (73,5%), а уже к 2000 году их величина стала равна чуть больше половины (59,8%). Следующий период относительного благополучия в экономике, когда страна была на подъеме, вплоть до 2009 года, характеризуется незначительными колебаниями доли личных расходов в общем объеме затрат на здравоохранение, они составляют в среднем за эти годы 27,3%, то есть объемы прямого участия населения в финансировании даже несколько сократились. Однако после глубокого кризиса, настигшего нашу экономику в 2009 году, когда падение ВВП составило 7,8%, проводившаяся политика правительства вновь привела к увеличению личных платежей семей за медицинскую помощь, и в 2012 году их величина составила 34,3% от общей суммы расходов на здравоохранение. В целом за этот период (1995—2012) доля личных платежей в структуре общих расходов на здравоохранение увеличилась более чем в два раза. В станах ЕС за эти годы, несмотря на мировой кризис, наблюдалось даже некоторое снижение этого показателя от 17,4% до 16,3% (Европейская база 2014). Представляется правомерным сделать вывод о том, что политика, проводимая правительством нашей страны в любых условиях, будь это глубокий кризис 1990-х, или вполне благополучная ситуация 2000-х, нацелена на значительное и растущее участие населения в оплате медицинских услуг.
Сравнение абсолютных затрат населения по паритету покупательной способности за период рыночных трансформаций показывает значительное увеличение личных затрат семей на медицинское обслуживание, то есть подтверждает тот же вывод. Если в 1995 году этот показатель был равен 55,8 долларов на душу населения, уже к 2000 году он вырос в 2,2 раза. По мере ускоренного восстановительного роста экономики и доходов населения увеличивались и личные расходы на медицинскую помощь: так, в 2012 году их величина достигла 505,5 доллара (Европейская база 2014). В целом за рассматриваемый период затраты семей из собственных средств на услуги здравоохранения выросли практически в 10 раз, при этом государственные расходы увеличились только в 4 раза. Иначе восстанавливались доходы населения. По данным Центра уровня жизни, реальные денежные доходы достигли предреформенного уровня только для представителей двух верхних квинтилей общего распределения дохода к 2005 году, а третий квинтиль перешагнул этот порог в 2007 году. Люди же, находившиеся в двух нижних доходных группах, а это составляет 40% населения, не смогли восстановить доходы дореформенного периода даже к 2012 году (Овчарова 2014).
Исследователи финансирования здравоохранения в Европейском союзе выражают озабоченность по поводу того, что в некоторых странах, входящих в этот союз, например в Бельгии, Болгарии, Греции, Латвии, Литве, Словакии, Эстонии, отмечается рост личных платежей на 5% за период между 1996 и 2005 годами (Thomson, Foubister Mossialos 2010). Тем не менее, как указывают авторы исследования, эта тенденция (рост личных расходов) вызывает беспокойство, особенно с учетом негативного влияния личных затрат на финансовую защиту семей.
Во всех странах, развитых и развивающихся, проблема финансовых рисков напрямую связана с объемом личных расходов семей на медицинскую помощь. Введение понятия «катастрофические расходы на медицинскую помощь» помогает определить, какая часть населения находится на грани финансового краха и обнищания в связи с прямыми платежами за медицинское обслуживание. Работы такого рода весьма широко представлены в научной литературе (McIntyre, Thiede, et al. 2006; Wagner, Graves, et al. 2011; Tambor, Pavlova, et al. 2013). Общепринятое определение катастрофических расходов на медицинскую помощь рассматривается как такая плата за услуги, связанные со здоровьем, в результате которой уровень потребления в семье опускается ниже минимального (Wagstaff, Doorslaer 2003). В качестве ко-
личественного критерия ВОЗ использует 40% суммы общих доходов домохозяйств. Обнищание домохозяйств является другим показателем непосильных расходов на медицинскую помощь, этот показатель измеряется долей населения, оказывающегося за чертой бедности в результате оплаты полученных медицинских услуг.
Исследования основных детерминант финансовой катастрофы домохозяйств показывают, что основным фактором, способствующим распространению непосильных затрат, выступает доля личных платежей в общем объеме затрат на здравоохранение. На обширном материале, охватывающем данные по 59 странам, показано, что в ситуации, когда прямые личные платежи за медицинское обслуживание составляют выше 15—20% от общих расходов на здравоохранение, вероятность наступления финансового краха домохозяйств резко возрастает (Xu, Evans et al. 2003). Иначе говоря, чем выше доля личных платежей в общем объеме расходов на здравоохранение, тем больше семей сталкиваются с катастрофическими расходами и феноменом бедности.
На российских данных осуществлен ряд попыток оценить значение прямых личных платежей, направленных на получение медицинской помощи, в общем объеме доходов домохозяйств. Первые попытки были предприняты Институтом социальных исследований и Центром международного здравоохранения Бостонского университета во время проведения мониторингового исследования расходов населения на медицинские услуги и лекарства. Эта работа выполнялась в 1997 году, и данные, полученные на основании опроса, показали, что доля расходов на медицинскую помощь в общих семейных доходах составила шестнадцать процентов. Причем в первой квинтильной группе (с наименьшими доходами) платежи на получение платной медицинской помощи и лекарств были почти равны трети семейного дохода (31,7%) — это близко к катастрофическому уровню расходов. Не удивительно, что в этой группе отказались от медицинского обследования 43,3%, от госпитализации — 13,4% респондентов, но самый большой отказ наблюдался от лекарств, рекомендованных врачом: больше половины (58,1%) нуждавшихся в лечении. В целом по всей выборке отказы от лекарств, рекомендованных врачом, и медицинских услуг из-за недостатка денег составляли 50,4% и 36,4% соответственно (Бойков, Фили и др. 1998). По мере развития общероссийских обследований бюджетов домашних хозяйств (НОБУС-2003) и мониторинга экономического положения и здоровья населения (РМЭЗ) появилась новая
информация, которая позволила оценить катастрофические расходы на медицинскую помощь с использованием разных пороговых значений этого показателя. По данным российского мониторинга экономического положения и здоровья населения, предпринимались попытки дважды оценить долю домохозяйств, испытывающих тяжелое бремя расходов на лечение. При исследовании катастрофических расходов в ряде стран, предпринятом различными авторами, в их число была включена и Россия. По данным РМЭЗ за 1998 год, при пороговом значении затрат на медицинскую помощь, равном 40% от доходов домохозяйств за вычетом трат на питание, было рассчитано, что доля населения, страдающего от непосильных расходов, составила 7,2% (Xu, Evans et al. 2007). Использование результатов опроса, проведенного в 2002 году, показало, что за эти годы несколько уменьшилось количество людей с катастрофическими расходами: их доля стала равна 5,6% (Xu, Saksena et al. 2010). Наблюдаемая тенденция вполне объяснима: за эти годы (1998—2002 гг.) реальные доходы населения выросли довольно значительно — на 44,8% (Овчарова 2014).
Последний расчет этого показателя, который нам удалось обнаружить, касался опроса РМЭЗ, проведенного в 2011 году (Селезнева 2012). Методика расчета несколько отличалась от предшествующих исследований: в данном случае учитывались катастрофические расходы отдельно на амбулаторную и стационарную помощь. Полученные результаты показали, что доля людей, испытывающих серьезные финансовые трудности при пользовании поликлинической помощью, составила 6,4%, а пребывание в больнице поставило на грань катастрофы 11,6% домохозяйств. Результаты комплексного наблюдения условий жизни населения во всех субъектах Российской Федерации, проведенного Федеральной службой статистики в 2011 году, показывают, что ограничения доступа к необходимым услугам медицинской помощи из-за финансовых проблем значительно уменьшились по сравнению с концом 1990-х. Отказ от лечения в медучреждениях в случае предоставления медицинских услуг только на платной основе составил 5,7%, но почти каждый пятый (17,1%) отказывался от покупки лекарств из-за отсутствия денежных средств (Причины необращения… 2011).
Обычно степень изменения финансовой защиты населения видна по оценке доли семей, сообщающих о катастрофическом размере расходов на медицинскую помощь за определенный период времени. В России, судя по приведенным данным за рассматриваемый период
с 1998-го по 2011 год, показатель, характеризующей долю населения, стоящего на грани финансовой катастрофы из-за расходов на лечение, изменился в лучшую сторону. Но следует заметить, что при сравнении этого индикатора с аналогичным показателем других стран напрашивается неутешительный вывод. Исследование, посвященное выявлению численности семей, испытывающих катастрофические расходы, которое охватывало восемьдесят пять стран, относящихся к различным регионам мира, показало, что Россия занимает 79-е место по возрастающей шкале численности домохозяйств, несущих непомерные расходы на лечение (Хи, 8ак5епа й а1. 2010). В нашей стране наблюдается самой высокий уровень катастрофических расходов по сравнению со странами, входящими в СНГ, за исключением Азербайджана, где почти каждый десятый (7,25%) испытает финансовые риски, связанные с лечением. В Белоруссии риски финансовых угроз составляют полпроцента (0,56%), в Армении, Казахстане, Киргизии — чуть больше 2%. В Молдавии и Таджикистане доля людей, находящихся в тяжелом материальном положении из-за расходов на медицинскую помощь, была равна 4,8% и 4,3% соответственно, но все-таки этот индикатор меньше, чем в России. Большинство развитых стран продвинулись в создании институтов социального страхования или налогообложения, предназначенных для финансирования системы здравоохранения, которые защищают домохозяйства от катастрофических затрат в случае необходимости получения медицинской помощи. Среди этих стран только небольшое количество государств (например, Португалия, Греция, Швейцария и США) имели полпроцента домо-хозяйств, стоящих на пороге катастрофических затрат на здравоохранение (там же).
Попытка оценить финансовые риски населения по критерию удельного веса личных платежей в общем объеме затрат на здравоохранение показывает примерно ту же картину. За пять лет, с 1995-го по 2000 год, доля личных расходов в общем объеме средств, потраченных на медицинскую помощь, выросла с 16,9 до 30%, то есть почти треть затрат к концу 1990-х оплачивалась населением в момент получения медицинской услуги. Действия правительственных органов в области финансирования здравоохранения не изменились к лучшему и в последующие годы. Прямые расходы домохозяйств в 2012 году составляют 34,3% от общих вложений в здравоохранение, то есть снова наблюдается, после краткого периода уменьшения личных затрат
домохозяйств, увеличение финансирования охраны здоровья за счет расходов населения (Европейская база 2014).
Безусловно, наши показатели сильно отличаются от значений 15-20% к общим затратам на охрану здоровья, которые ВОЗ предписывает в качестве эффективных мер защиты населения от финансовых рисков при формировании государственной политики в области обеспечения ресурсами здравоохранения. По расчетам исследователей, если доля личных платежей в общем объеме расходов на здравоохранение достигает 30-40%, то количество домохозяйств, терпящих финансовую катастрофу, достигает не меньше 5%, а около 2% попадают за черту бедности (Доклад о состоянии здравоохранения 2010). Уместно, на наш взгляд, привести результаты исследования, проведенного в 92 странах, где проживают 89% населения мира, которые говорят о том, что ежегодная частота случаев катастрофических расходов на здравоохранение приближается к нулю в странах со сложившимися системами социальной защиты, но доходит до 11% в странах, лишенных таких систем. В 37 из 92 обследованных стран ежегодная частота возникновения финансового краха превышала 2%, а в 15 странах она составляла более 4% семей (Доклад о состоянии здравоохранения 2013). Более трети (34,3%) личных прямых расходов на здравоохранение в общем объеме средств, идущих на поддержание здоровья нации, относят нас к небольшой группе стран, в которых наблюдается слабая защита населения от финансовых рисков в связи с получением медицинской помощи.
Мы не раз отмечали общую позицию специалистов, заключающуюся в том, что расходы на здравоохранение в нашей стране являются низкими по сравнению со странами с аналогичным уровнем ВВП на душу населения, и ситуация с личным расходами, на наш взгляд, подтверждает эту оценку (Bloom, Malaney 1998; Русинова, Панова, Сафронов 2008; Лангенбруннер, Гиуффрида, Салахутдинова 2011; Партнерство Всемирного банка 2013, 2014). Можно сказать, что общая макроэкономическая политика по-прежнему не только создает условия для роста личных платежей населения, но и способствует существованию больших объемов катастрофических затрат домохозяйств на получение медицинской помощи. Вопрос о том, как обеспечить и поддерживать должный уровень защиты от финансовых рисков, является для нашей страны актуальным до сих пор.
Заключение
Общий вывод, который позволяет сделать проведенный анализ, состоит в том, что расходы на здравоохранение в нашей стране не соответствуют уровню экономического развития не только в период трансформационного кризиса, но и в период экономического подъема. Уровень расходов в объеме ВВП длительное время составляет не больше 6%. Оценивая вклад государства в заботу о здоровье населения, важно отметить, что Россия расходует меньше средств на государственную систему здравоохранения по сравнению с другими странами подобного уровня развития. Характеризуя связь экономического развития страны с расходами на медицинское обслуживание, прежде всего следует отметить чрезвычайно низкий приоритет здоровья в общественном сознании и политике государства.
Личные расходы населения на медицинскую помощь выросли с начала 1990-х более чем в два раза и составили больше трети общих расходов на здравоохранение. Полученные данные позволяют сделать вывод о том, что политика, проводимая правительством нашей страны в любых условиях, будь это глубокий кризис 1990-х или вполне благополучная ситуация 2000-х, нацелена на значительное и растущее участие населения в оплате медицинских услуг. Это означает, что ресурсная обеспеченность здравоохранения объясняется не только общими финансовыми условиями страны, одновременно большую роль играют приоритеты, которые расставляет правительство при распределении ресурсов.
Источники
Бойков В., Фили Ф., Шейман И., Шишкин С. Расходы населения на медицинскую помощь и лекарственные средства // Вопросы экономики. 1998. № 10. С. 101-117.
Глазьев С.Ю., Кара-Мурза С. Г., Батчиков С.А. Белая книга. Экономические реформы в России 1991-2001 гг. М.: Эксмо, 2003.
Государственные расходы на здравоохранение в Российской Федерации: проблемы и пути их решения. Всемирный Банк. 2008. URL: http://siteresources. worldbank.org/INTRUSSIANFEDERATION/Resources/Public_Spending_ report_ru.pdf
Демографический ежегодник России. 2013 год. URL: http://www.gks.ru/bgd/ regl/b13_16/main.htm
Доклад о состоянии здравоохранения в мире. ВОЗ. 2010, 2013.
Европейская база данных ЗДВ (HFA-DB). Европейское региональное бюро ВОЗ. Обновлено: апрель 2014 r.URL: http://data.euro.who.int/hfadb/shell_ ru.html
Ежемесячные тенденции экономического развития России. 2014.
URL: http://www.worldbank.org/ru/country/russia/brief/monthly-economic-de-velopments
Лангенбруннер Д., Гиуффрида А., Салахутдинова С. Комментарии специалистов Всемирного банка к докладу о результатах работы экспертной группы «Здоровье и среда обитания человека». 2011 г.
URL: http://strategy2020.rian.ru/g11_news/20111202/366215519.html
Овчарова Л.Н. Динамика монетарных и немонетарных характеристик уровня жизни российских домохозяйств за годы постсоветского развития: аналитический доклад / рук. авт. кол. Л.Н. Овчарова, А.Я. Бурдяк, А.И. Пиш-няк, Д.О. Попова, Р.И. Попова, А.М. Рудберг. М.: Фонд «Либеральная Миссия», 2014. URL: http://www.hse.ru/data/2014/04/10/1320216966/ ovcharova.pdf.pdf
Основные направления бюджетной политики на 2014 год и плановый период 2015 и 2016 годов. 2013. URL: http://government.ru/media/ files/41d47b423d16db7f8be6.pdf
Партнерство Всемирного банка и Российской Федерации. Краткая характеристика российской программы. 2013, 2014 гг.
URL: http://www.worldbank.org/content/dam/Worldbank/document/Russia-Snap-shot-rus.pdf
Причины необращения за медицинской помощью в медучреждения и получение медицинской помощи из других источников. 2011.
URL: http://www.gks.ru/free_doc/new_site/K0UZ/survey0/data/3-10_1-46.doc
Реформы финансирования здравоохранения. Опыт стран с переходной экономикой / под ред. J. Kutzin, C. Cashin, M. Jakab. ВОЗ: Европейская обсерватория по системам и политике здравоохранения, 2011.
Римашевская Н.М., Мигранова Л.А., Молчанова Е. В. Факторы, влияющие на состояние здоровья населения России // Народонаселение. 2011. № 1. С. 38-49.
Российский статистический ежегодник. 2012.
Русинова Н.Л., Панова Л.В., Сафронов В.В. Кризис здоровья в современной России: цена реформ и последствия для развития общества // Глобализация в российском обществе: сб. науч. трудов / отв. ред. И.И. Елисеева. СПб.: Нестор-История, 2008. С. 266-349.
Русинова Н.Л., Сафронов В.В. Социальная стратификация здоровья в России: тенденции в 1990-е и 2000-е гг. Социологический журнал. 2012. № 1. С. 28-46.
Селезнева Е.В. Участие различных групп населения России в оплате медицинской помощи // XII апрельская международная научная конференция
по проблемам развития экономики и общества / отв. ред. Е.Г. Ясин. Т. 4. М.: Изд. дом Высш. шк. экономики, 2012. С. 192—202.
Стародубов В. И., Зелькович Р. М., Исакова Л. Е., Комаров Ю. М., Кручини -на С. С., Макарова Т.Н., Михайлова Ю.В., Шейман И.М. Концепция реформы управления и финансирования здравоохранения Российской Федерации // Экономика здравоохранения. 1996. № 10/11. С. 10-34.
Стратегия-2020: Новая модель роста — новая социальная политика. Итоговый доклад о результатах экспертной работы по актуальным проблемам социально-экономической стратегии России на период до 2020 г. Кн. 2 / под науч. ред. В.А. Мау, Я.И. Кузьминова. М.: Дело, 2013.
Финансирование здравоохранения: альтернативы для Европы / ред. Э. Мос-сиалос, А. Диксон, Ж. Фигерас, Д. Кутцин / пер. с англ. М.: Весь Мир, 2002.
Чубарова Т. В. Финансирование здравоохранения в России: проблемы и решения // Аналитический вестник Совета Федерации ФС РФ. 2011. № 20 (432). http://www.budgetrf.ru/Publications/Magazines/VestnikSF/2011/ VSF_NEW201112071104/VSF_NEW201112071104_p_007.htm
Шейман И.М. Возможные стратегии реформирования системы государственных обязательств в здравоохранении // Экономика здравоохранения.
2000. № 5, 6. С. 47-55.
Шишкин С. В. Реформа финансирования российского здравоохранения. Институт экономики переходного периода. Научные труды. 2000. № 25. С. 43-50.
Шишкин С.В., Богатова Т.В., Потапчик Е.Г., Чернец В.А., Чирикова А.Е., Шилова Л. С. Неформальные платежи за медицинскую помощь в России. Независимый институт социальной политики. М., 2002. URL: http://www. socpol.ru/publications/pdf/book4.pdf
Шишкин С.В. Вызовы системе здравоохранения России и возможные ответы // Высшая школа экономики. Гайдаровский форум «Россия и мир: 2012-2020» Москва, 20 января 2012 г. URL: http://acig.ru/gaidar/files/shis
Щепин О.П., Медик В.А. Общественное здоровье и здравоохранение. 2012. ГЭОТАР-Медиа.
Экономика здравоохранения / под общ. ред. А.В. Решетникова. 2-е изд., испр. и доп. М.: ГЭОТАР-МЕД, 2004.
Bloom D., Canning D. The Health and Wealth of Nations // Science. 2000. Vol. 287(5456). P. 1207-1209.
Bloom D., Malaney P. Macroeconomic Consequences of the Russian Mortality Crisis // World Development. 1998. Vol. 26 (11). P. 2073-2085.
Borger С., Smith S., Truffer C., Keehan S., SiskoA., Poisal J. and Kent V.C. Health Spending Projections Through 2015: Changes On The Horizon // Health Affairs 2006. Vol. 25. № 2. P. 61-73.
Castilla E.J. Organizing health care — A comparative analysis of national institutions and inequality over time. International sociology. 2004. Vol. 19 (4). P. 403-435.
Clements B., Coady D., Shang B., Tyson J. Healing Health Care Finances // Finance
& Development. 2011. Vol. 48. № 1. Р. 42-45. Data The World Bank. GDP growth (annual%) URL: http://data.worldbank.org/in-
dicator/NY.GDP.MKTP.KD.ZG Data The World Bank Health expenditure, total (%of GDP) URL: http://data.world-
bank.org/indicator/SH.XPD.TOTL.ZS Data The World Bank. Health expenditure per capita (current US$) URL: http://data.worldbank.org/indicator/SH.XPD.PCAP Global Health Expenditure Database WHO URL: http://apps.who.int/nha/data-
base/PreDataExplorer.aspx?d=1 Gottret P., Schieber G. Health financing revisited: a practitioner’s guide. World Bank. 2006. URL: http://siteresources.worldbank.org/INTHSD/Resources/topics/ Health-Financing/HFRFull.pdf Horne T., Abells S. Public Remedies, Not Private Payments. Parkland Institute. 2004. URL: http ://s3. amazonaws. com/zanran_storage/parklandinstitute.ca/Content Pages/2469256337.pdf Kutzin J. Health financing policy: guide for decision-makers. WHO. Health Financing. Policy Paper. 2008. URL: http://www.euro.who.int/_data/assets/pdf_
file/0004/78871/E91422.pdf McIntyre D., Thiede M., Dahlgren G., Whitehead M. What are the economic consequences for households of illness and of paying for health care in low- and middle-income country contexts? Social Science and Medicine. 2006. Vol. 62(4). P. 858-65.
Schieber G, Maeda A. A curmudgeon’s guide to financing health care in developing countries. // Schieber G. Innovations in health care financing: proceedings of a World Bank Conference. 10-11 March 1997. Washington, DC, World Bank. Discussion paper 1997. № 365 URL: http://www-ds.worldbank.org/external/ default/WDSContentServer/IW3P/IB/1997/07/01/000009265_3971113151206/ Rendered/PDF/multi_page.pdf Shleifer A., Treisman D. Нормальная страна // Transition — Экономический вестник о вопросах переходной экономики. 2004. № 2. URL: http:// siteresources.worldbank.org/INTDECBEYTRANEWLET/Resources/April-June.pdf
Suhrcke M., McKee M., Rocco L. Инвестиции в здоровье: ключевое условие успешного экономического развития стран Восточной Европы и Центральной Азии. Европейская обсерватория по системам и политике здравоохранения. ВОЗ, 2008. Tambor M., Pavlova M., Rechel B., Golinowska S., Sowada C., Groot W. The inability to pay for health services in Central and Eastern Europe: evidence from six countries // European Journal of Public Health. 2013. Vol. 24. № 3. P. 378-385. Thomson S., Busse R., Crivelli L., Van de Ven W., Van de Voorde C. Statutory health insurance competition in Europe: a four-country comparison. Health Policy. 2013. Vol. 109 (3). P. 209-225.
Thomson S., Foubister T., Mossialos E. Финансирование здравоохранения в Европейском союзе. Проблемы и стратегические решения. Европейская обсерватория по системам и политике здравоохранения. 2010. URL: http:// www.euro.who.int/__data/assets/pdf_file/0016/126025/e92469R.pdf Tompson W. Healthcare reform in Russia: problems and prospects. Economics Department. Working papers. 2006. No. 538. URL: http://www.oecd.org/officialdocu-ments/publicdisplaydocumentpdf/?doclanguage=en&cote=eco/wkp(2006)66 Tragakes E., Lessof S. Health care systems in transition: Russian Federation. Copenhagen, European Observatory on Health Care Systems. 2003. URL: http://www. euro.who.int/__data/assets/pdf_file/0005/95936/e81966.pdf Trends in world military expenditure. 2013. URL: http://books.sipri.org/files/FS/ SIPRIFS1404.pdf
Wagner A., Graves A., Reiss S., LeCates R., Zhang F., Degnan D. Access to care and medicines, burden of health care expenditures, and risk protection: Results from the World Health Survey // Health Policy. 2011. Vol. 100. P. 151-158. URL: http://apps.who.int/medicinedocs/documents/s18754en/s18754en.pdf WagstaffA., DoorslaerE., BurgH., Calonge S., Chrstiansen T., Citoni G., Gerdtham U., Gerfin M., Gross L., Hakinnen U., Johnso P., John J., Klavue J., Lachaud C., Lauritsen J., Leu R., Nolan B., Peran E., Pereira J., Propper C., Puffer F., Ro-chaix L., Rodriguez M., Schellhorn M., Sundberg G., Winkelhake O. Equity in the finance of health care: some further international comparisons. Journal of Health Economics. 1999. Vol. 18(3). P. 263-290. URL: http://www.researchgate.net/ publication/12762549_Equity_in_the_finance_of_health_care_some_further_ international_comparisons Wagstaff A., Doorslaer E. Catastrophe and impoverishment in paying for health care: with applications to Vietnam 1993-1998. Health Economist. 2003. Vol. 12. P. 921-934.
WHO. Global Health Expenditure Database. URL: http://apps.who.int/nha/data-
base/DataExplorer.aspx?ws=1&d=1 World health statistics. WHO. 2010, 2011, 2013, 2014.
Xu K., Evans D., Kawabata K., Zeramdini R., Klavus J., Murray C. Household catastrophic health expenditure: a multi-country analysis. Lancet. 2003. Vol. 362. P. 111-117.
Xu K., Evans D., Carrin G., Aguilar-RiveraA., Musgrove P., Evans T. Protecting Households From Catastrophic Health Spending // Health Affairs. 2007. Vol. 26. № 4. P. 972-983.
Xu K., Saksena P., Jowett M., Indikadahena C., Kutzin J., Evans D. Exploring the thresholds of health expenditure for protection against financial risk. World Health Report. 2010. Background Paper. № 19.
Не повторять ошибок прошлого: в ВОЗ рекомендуют не сокращать расходы на здравоохранение после пандемии
Доклад «Расходы на здравоохранение в Европе: вступая в новую эру» – первое исследование такого рода за последние 20 лет. Его авторы проанализировали ситуацию во всех 53 государствах-членах Европейского региона ВОЗ.
Читайте также
Наладить всеобщее медицинское обслуживание – не менее важно, чем бороться с пандемией
«Чтобы избежать ошибок прошлого, правительствам необходимо увеличить объем государственных инвестиций в здравоохранение как сейчас, так и в будущем, даже в условиях сокращения объема бюджетов. Это необходимо, чтобы устранить проблемы, вызванные сбоями в работе медицинских служб во время пандемии, смягчить негативные последствия, связанные с потерей работы и материальными трудностями, а также повысить готовность к будущим потрясениям», – считает глава Европейского бюро ВОЗ д-р Ханс Клюге.
В докладе указывается, что в период, предшествовавший финансовому кризису 2008 года, расходы на здравоохранение возросли, а вот в последующие годы эти статьи бюджета «попали под нож». В период с 2013 по 2018 год во многих странах региона на фоне мер жесткой бюджетной экономии населению пришлось чаще оплачивать медицинские услуги из собственного кармана. В числе стран, где эта тенденция проявилась особенно четко – Армения, Азербайджан, Беларусь, Кыргызстан, Туркменистан и Российская Федерация. На домохозяйства легли дополнительные расходы на здравоохранение, а это привело к росту социально-экономического неравенства как внутри стран, так и между ними.
Например, в докладе приводятся такие данные: Кыргызстан, Россия и Турция тратят на здравоохранение три процента своего ВВП, однако жители Турции оплачивают 17 процентов услуг из собственного кармана, в России этот показатель составляет 38 процентов, а в Кыргызстане 52 процента.
Это говорит о том, отмечают эксперты ВОЗ, что финансовая защита граждан обусловлена не только уровнем госрасходов на здравоохранение, но и тем, сколько людям приходится доплачивать за медицинские услуги. Пандемия COVID-19 продемонстрировала, насколько важно вкладывать средства в защиту здоровья населения. В условиях кризиса многим странам удалось оперативно мобилизовать дополнительные средства, однако эксперты ВОЗ предупреждают о том, что и в ближайшие годы необходимо обеспечить стабильные инвестиции в сферу здравоохранения.
Авторы доклада напоминают, что первичная медико-санитарная помощь остается наиболее экономически эффективным способом оказания медицинской помощи. При этом на нее приходится менее половины государственных расходов на здравоохранение.
ВОЗ призывает все страны инвестировать в первичную медико-санитарную помощь дополнительно 1 процент от валового внутреннего продукта (ВВП). Если, например, Республика Молдова, Грузия и Российская Федерация выполнят эту рекомендацию, на каждого жителя этих стран придется соответственно на 32 доллара, 44 доллара и 115 долларов больше, чем сейчас.
Расходы на здравоохранение — это инвестиции в человеческий капитал страны
«За прошедшие 11 лет продолжительность жизни в нашей стране увеличилась на 6 лет. Великобритании понадобился 21 год, чтобы получить такой же результат. Теперь перед нами стоит задача повысить продолжительность жизни еще на 6 лет. Это более трудная задача, и для ее решения мы должны применять сложные, комплексные меры», — заявила заместитель руководителя Аналитического центра Нелли Найговзина на заседании подгруппы по кластерной политике и территориально-отраслевым проектам межведомственной рабочей группы по разработке дорожной карты устойчивого экономического роста несырьевого сектора экономики.
Здравоохранение, медицинское оборудование, фармацевтика, белые
биотехнологии, медицинские центры и профильные услуги объединены в дорожной
карте в сектор «Индустрия счастливого долголетия».
По мнению Найговзиной, для формирования государственной политики в индустрии
необходимо определить технологический уклад в здравоохранении. «Нужно понимать,
что мы можем себе позволить на уровне районного, областного и федерального
медучреждения. И в соответствии с этим технологическим укладом определить
технологический цикл и сформулировать политику производства», — пояснила
Найговзина.
«В секторе медицинских услуг требуются новые показатели эффективности,
основанные на результативности и качестве, а не на количестве оказанных услуг,
— добавила руководитель Экспертного центра Уполномоченного при Президенте
Российской Федерации по защите прав предпринимателей
Анастасия
Алехнович. — Сейчас в больницах идет ориентация на процесс, на количество
пролеченных случаев, а не на профилактику заболеваний. И в некоторой степени
это ловушка для главврачей, которые не могут перегруппировывать статьи затрат и
направить средства на предупреждение заболеваний».
Она добавила, что достижение ключевых целей развития сектора – рост
ожидаемой продолжительности жизни, увеличение продолжительности здоровой жизни
и снижение смертности – невозможно без увеличения расходов на здравоохранение
хотя бы до среднемирового уровня. Поэтому расходы на здравоохранение необходимо
рассматривать как инвестиции в человеческий капитал страны.
Для развития «Индустрии счастливого долголетия» эксперты предлагают
разработать и запустить пакет мер по технологическому обновлению системы, среди
которых налоговое стимулирование, государственные и муниципальные закупки,
доступные финансовые продукты как лизинговые, так и банковские. Участники
сектора говорят о необходимости приведения норм регулирования в соответствие с
международными требованиями, внедрения инноваций по всей цепочке создания
добавленной стоимости. Также среди предложений — предоставление доступа частным
клиникам к ОМС и обеспечение межведомственного взаимодействия в управлении
сектором.
Читайте также:
01.03.2019 — Развитию «зеленой среды» поможет регуляторная гильотина
Счетная палата проверила исполнение бюджета в сфере здравоохранения
В то же время Минздрав и Роспотребнадзор не подготовили соответствующие проекты актов Правительства о консервации объектов, строительство которых приостановлено на срок более шести месяцев. У министерства числится 28 таких объектов, у службы – 34.
Недостаточно качественно выполняли ведомства и полномочия собственника имущества подведомственных ФГУП. В частности, в ФМБА выявлено несоответствие законодательству размера уставного фонда одного из подведомственных предприятий, а в Роспотребнадзоре – величины чистых активов: в одном из подведов она оказалась ниже уставного фонда. Минздрав в свою очередь недостаточно контролировал предоставление отчетности о деятельности подконтрольных ФГУП, а также не обеспечил регистрацию вещных прав на 1 707 объектов недвижимости, состоящих на балансовом счете подведомственных учреждений.
Помимо этого, проверка в Минздраве выявила ряд нарушений и недостатков при формировании субсидий на государственные задания. В частности, не утверждена методика определения отраслевых коэффициентов, нарушались сроки утверждения госзадания и сроки перечисления субсидий на его выполнение.
Кроме того, Минздрав не смог в 2019 году реализовать в полном объеме госпрограмму «Развитие здравоохранения»: из 4 целей достигнута одна — снижение младенческой смертности. По трем остальным (снижение смертности населения трудоспособного возраста, снижение смертности от болезней системы кровообращения и снижение смертности от новообразований) показатели 2019 года не выполнены.
Заключение Счетной палаты Российской Федерации о результатах внешней проверки исполнения Федерального закона «О федеральном бюджете на 2019 год и на плановый период 2020 и 2021 годов» и бюджетной отчетности об исполнении федерального бюджета за 2019 год в Министерстве здравоохранения Российской Федерации
Заключение Счетной палаты Российской Федерации о результатах внешней проверки исполнения Федерального закона «О федеральном бюджете на 2019 год и на плановый период 2020 и 2021 годов» и бюджетной отчетности об исполнении федерального бюджета за 2019 год в Федеральной службе по надзору в сфере здравоохранения
Заключение Счетной палаты Российской Федерации о результатах внешней проверки исполнения Федерального закона «О федеральном бюджете на 2019 год и на плановый период 2020 и 2021 годов» и бюджетной отчетности об исполнении федерального бюджета за 2019 год» в Федеральной службе по надзору в сфере защиты прав потребителей и благополучия человека
Заключение Счетной палаты Российской Федерации о результатах контрольного мероприятия «Проверка исполнения Федерального закона «О федеральном бюджете на 2019 год и на плановый период 2020 и 2021 годов» и бюджетной отчетности об исполнении федерального бюджета за 2019 год в Федеральном медико-биологическом агентстве
Медицинское страхование в России
Узнайте о медицинском страховании в России
В России существует два основных типа медицинского страхования: обязательное страхование, известное как ОМС, и частное страхование.
приобретенная медицинская страховка, или DMC. OMC — это
предоставляется государством и предоставляется россиянам бесплатно, но многие жизненно важные процедуры и процедуры не покрываются
обязательный план. Кроме того, OMC применяет
только для лечения в конкретной больнице; если человек, на которого распространяется только OMC, заболел во время путешествия, даже в пределах
Россия, он или она не будут охвачены OMC,
и должны будут полностью оплатить медицинские услуги, за исключением экстренных случаев, требующих вызова скорой помощи.
По этой причине иностранным гражданам, в том числе иностранным студентам, рекомендуется приобретать частные медицинские услуги.
страхование в России. Международные студенты
следует подумать о приобретении медицинской страховки в России, которая покрывает как медицинское обслуживание в России, так и медицинское страхование.
эвакуация на родину. это
как правило, целесообразно проверить, покрывает ли ваш страховой полис медицинскую эвакуацию до вашего пребывания в России, так как
медицинская эвакуация стоит очень дорого. В
Однако в некоторых случаях они являются единственным вариантом, поскольку качество российской медицинской помощи варьируется в зависимости от страны.Большинство пациентов из-за рубежа платят за медицинские услуги.
услуги наличными и получить возмещение от страховой компании по возвращении домой.
Все страховые компании, частные или государственные, продают медицинское страхование в России физическим лицам, независимо от того,
являются гражданами России или нет. Несмотря на
это частное медицинское страхование в России, которое еще не принято физическими лицами; это в основном покупается крупными
компании, чтобы застраховать своих сотрудников. Этот
медицинское страхование в России покрывает медицинское обслуживание в большом количестве городов и включает как стационарное, так и
амбулаторное лечение, оплата услуг врача, диагностика,
лекарства и транспортировка на машине скорой помощи, а также различные другие расходы.
Стоимость частного медицинского страхования в России варьируется от 10 000 до 45 000 рублей в год в зависимости от количества.
медицинских учреждений и служб
включены в план. В случае неотложной медицинской помощи или несчастного случая пациент, имеющий медицинскую страховку в
Россия должна позвонить в его или ее страховую компанию,
и оператор посоветует ему или ей необходимые медицинские процедуры. Даже частное медицинское страхование в России
однако есть исключения; например, нет
страховой полис, доступный в России, покрывает уже существующие заболевания или неизлечимые заболевания.
Из-за этого многие люди предпочитают использовать свои бесплатные полисы OMC для покрытия основных медицинских услуг и находят врача.
с кем они могут развивать личные
соглашение во время реальной чрезвычайной ситуации, чтобы они могли платить этому врачу напрямую, тем самым экономя деньги и гарантируя, что
они получают должный уход.
Некоторые страны, например Великобритания, имеют взаимные соглашения о здравоохранении с Россией. Это означает, что, поскольку
Британская медицинская страховка действует на русском языке,
Гражданам Великобритании не нужна медицинская страховка в России.Однако по-прежнему рекомендуется, чтобы иностранные граждане
путешествия по России, в том числе международные
студентам, чтобы приобрести частную медицинскую страховку, которая будет покрывать лечение в России до въезда в страну.
Здравоохранение и медицинское страхование экспатов в России
С распадом Советского Союза в 1991 году здоровье населения России сильно ухудшилось (уровни заболеваемости туберкулезом, раком и сердечными заболеваниями являются одними из самых высоких в промышленно развитых странах).Таким образом, с середины 1990-х годов правительство провело ряд реформ, и статистика здравоохранения улучшилась.
Самой важной реформой стало введение национальной системы здравоохранения, которая стала обязательной в 1996 году. Она предлагает медицинскую помощь российским гражданам, а также постоянным и временным жителям.
Эта система охватывает: первичную медико-санитарную помощь, профилактическую помощь, чрезвычайные ситуации (за исключением специализированных чрезвычайных ситуаций, таких как скорая помощь авиации) и специализированную помощь во всех государственных медицинских учреждениях.Однако некоторые услуги не предлагаются, такие как стоматология, протезирование, реабилитация и выздоровление, а также прописанные лекарства. Для того, чтобы это было покрыто, вам необходимо подписаться на частную медицинскую страховку.
Структура медицинского обслуживания
В России нет частных кабинетов, и все практикующие врачи принимают своих пациентов либо в клинике, либо в больнице.
Управление службами здравоохранения делится на разные уровни: федеральный, региональный и муниципальный.
- Медицинские пункты: работают на муниципальном уровне, они предлагают амбулаторное лечение: плановые осмотры, вакцинацию и лечение несерьезных травм.
- Медицинские центры: с бригадами медсестер, гинекологов, педиатров и акушерок; Эти учреждения обычно специализируются на родильных домах, а также на базовой хирургической хирургии. Они также обычно находятся в ведении местного муниципалитета.
- Городские поликлиники: — это региональные учреждения, предлагающие широкий спектр услуг: обследование, лечение хронических заболеваний, последующее наблюдение.В зависимости от размера они могут даже иметь на месте специалистов (кардиологов, онкологов, акушеров и т. Д.).
- Специализированные медицинские больницы: обычно находятся в крупных городах, эти учреждения предлагают все медицинские услуги и открыты 24 часа в сутки. Федеральные больницы составляют 4% от числа коек в государственном секторе.
Качество медицинской помощи
Российская система здравоохранения столкнулась с некоторыми трудностями, в частности, из-за нехватки средств.Сегодня здравоохранение в России по-прежнему ниже стандартов других промышленно развитых стран: нехватка медицинского оборудования, разные стандарты оказания помощи в зависимости от медицинского учреждения, нехватка первичной медико-санитарной помощи и т. Д. В хорошо известных больницах Москвы или Санкт-Петербурга нет предлагать все услуги (например, не лечить инфекционные заболевания и осложнения при беременности).
В государственном секторе мало англоговорящих врачей. Чтобы обратиться к врачу, говорящему по-английски, рекомендуется обратиться за лечением в частную клинику, однако плата за лечение в частном секторе может быть высокой.
По этим причинам экспатриантам рекомендуется иметь медицинскую страховку, чтобы иметь возможность лечиться в частных учреждениях за границей.
% PDF-1.3
%
9 0 объект
>
эндобдж
xref
9 165
0000000016 00000 н.
0000003647 00000 н.
0000004166 00000 п.
0000004372 00000 п.
0000006228 00000 н.
0000006448 00000 н.
0000006641 00000 п.
0000006861 00000 н.
0000007083 00000 н.
0000007482 00000 н.
0000008028 00000 н.
0000008463 00000 н.
0000008689 00000 н.
0000008895 00000 н.
0000009292 00000 н.
0000009505 00000 н.
0000009718 00000 н.
0000010144 00000 п.
0000010332 00000 п.
0000010355 00000 п.
0000032159 00000 п.
0000032182 00000 п.
0000053079 00000 п.
0000053102 00000 п.
0000073713 00000 п.
0000073736 00000 п.
0000095643 00000 п.
0000095666 00000 п.
0000116744 00000 н.
0000117169 00000 н.
0000117396 00000 н.
0000117419 00000 п.
0000138472 00000 н.
0000138495 00000 н.
0000159500 00000 н.
0000159523 00000 н.
0000176935 00000 н.
0000192133 00000 н.
0000222262 00000 н.
0000233413 00000 н.
0000245344 00000 н.
0000260944 00000 н.
0000261022 00000 н.
0000277597 00000 н.
0000297260 00000 н.
0000317529 00000 н.
0000317710 00000 н.
0000317891 00000 н.
0000318075 00000 н.
0000318257 00000 н.
0000318441 00000 н.
0000318629 00000 н.
0000318814 00000 н.
0000318999 00000 н.
0000319183 00000 п.
0000319370 00000 н.
0000319554 00000 н.
0000319738 00000 н.
0000319924 00000 н.
0000320105 00000 н.
0000320289 00000 н.
0000320474 00000 н.
0000320658 00000 н.
0000320842 00000 н.
0000321029 00000 н.
0000321213 00000 н.
0000321400 00000 н.
0000321584 00000 н.
0000321771 00000 н.
0000321958 00000 н.
0000322142 00000 н.
0000322326 00000 н.
0000322510 00000 н.
0000322692 00000 н.
0000322877 00000 н.
0000323064 00000 н.
0000323251 00000 н.
0000323435 00000 н.
0000323622 00000 н.
0000323806 00000 н.
0000323990 00000 н.
0000324175 00000 н.
0000324359 00000 н.
0000324543 00000 н.
0000324727 00000 н.
0000324912 00000 н.
0000325096 00000 н.
0000325281 00000 н.
0000325465 00000 н.
0000325649 00000 н.
0000325833 00000 н.
0000326017 00000 н.
0000326208 00000 н.
0000326393 00000 н.
0000326581 00000 н.
0000326766 00000 н.
0000326952 00000 н.
0000327137 00000 н.
0000327319 00000 н.
0000327504 00000 н.
0000327690 00000 н.
0000327875 00000 н.
0000328066 00000 н.
0000328252 00000 н.
0000328437 00000 н.
0000328623 00000 н.
0000328811 00000 н.
0000328996 00000 н.
0000329181 00000 н.
0000329366 00000 н.
0000329551 00000 н.
0000329739 00000 н.
0000329925 00000 н.
0000330113 00000 п.
0000330298 00000 н.
0000330483 00000 н.
0000330669 00000 н.
0000330857 00000 н.
0000331042 00000 н.
0000331231 00000 н.
0000331416 00000 н.
0000331606 00000 н.
0000331789 00000 н.
0000331978 00000 н.
0000332166 00000 н.
0000332355 00000 н.
0000332540 00000 н.
0000332728 00000 н.
0000332913 00000 н.
0000333102 00000 п.
0000333288 00000 н.
0000333473 00000 н.
0000333661 00000 н.
0000333847 00000 н.
0000334040 00000 н.
0000334225 00000 н.
0000334410 00000 н.
0000334596 00000 н.
0000334781 00000 н.
0000334967 00000 н.
0000335152 00000 н.
0000335337 00000 н.
0000335525 00000 н.
0000335710 00000 н.
0000335895 00000 н.
0000336077 00000 н.
0000336264 00000 н.
0000336452 00000 н.
0000336637 00000 н.
0000336823 00000 н.
0000337010 00000 п.
0000337198 00000 н.
0000337383 00000 п.
0000337571 00000 п.
0000337754 00000 н.
0000337942 00000 п.
0000338129 00000 н.
0000338314 00000 н.
0000338502 00000 н.
0000338687 00000 н.
0000338875 00000 н.
0000339063 00000 н.
0000339248 00000 н.
0000003737 00000 н.
0000004144 00000 н.
трейлер
]
>>
startxref
0
%% EOF
10 0 obj
>
эндобдж
172 0 объект
>
транслировать
Ht; KALn d1
> — AH6BlD [+ X (XHcy6iV⏰ s, (; = bwz̪ȝ (ΗYlWfKWFN * 4D; [w0}? \ 䒕 3 ڹ? /? JVG
JD] ު_ HGM = yb & Ł 쫊 C75FϏHX ܮ Cd1ġg) m [lTh5Ɉc9PJmX7lŻCq: gjp * 9
«Бесплатное» здравоохранение в России стоило
МОСКВА —
Когда в прошлом году Карен Папиянц потерял ногу в результате дорожно-транспортного происшествия, его кошмар потерял ногу.
Хотя, как и любой русский, он имел право на бесплатное лечение, он говорит, что врачи настоятельно рекомендовали ему заплатить 4500 долларов на банковский счет их больницы в Санкт-Петербурге, иначе его лишат надлежащего ухода — и, возможно, даже выживания.
Столкнувшись с этим выбором, родственники водителя грузовика поспешили наскрести деньги. Но Папиянц сказал, что это не мешало медсестрам оставлять его без присмотра на большую часть ночи и давать обезболивающие только после того, как он закричал в агонии.
«Это не что иное, как шантаж и вымогательство со стороны врачей», — сказал 37-летний Папиянц.
Теоретически россияне должны получать базовую медицинскую помощь бесплатно. Но пациенты и эксперты говорят, что врачи, медсестры и хирурги обычно требуют выплаты — даже взятки — от тех, кого они лечат. И критики говорят, что такая практика сохраняется, несмотря на быстро развивающуюся экономику России и ее решение потратить миллиарды на улучшение системы здравоохранения.
Медицинское обслуживание в России — одно из худших в промышленно развитом мире. В докладе Всемирной организации здравоохранения за 2000 год система здравоохранения России заняла 130-е место из 191 страны, наравне с такими странами, как Перу и Гондурас.
Это одна из немногих стран в мире, где продолжительность жизни резко снизилась за последние 15 лет. Согласно докладу Всемирного банка за 2005 год, средний россиянин может дожить до 66 лет — по крайней мере, на десять лет меньше, чем в большинстве западных демократических стран. Для мужчин эта цифра ближе к 59 — это означает, что многие российские мужчины умирают, не начав получать пенсию в возрасте 60 лет.
В сочетании с алкоголизмом болезни сердца уносят пропорционально больше жизней, чем в большинстве других стран мира.Уровень смертности от убийств, самоубийств, автокатастроф и рака также особенно высок.
Население России за последние 15 лет резко сократилось до менее 143 миллионов, что президент Владимир Путин назвал «самой острой проблемой современной России».
В 2004 году, по данным Организации экономического сотрудничества и развития, Россия потратила на здравоохранение 441 доллар на душу населения, что составляет примерно пятую часть того, что тратят европейцы. За последние два года правительство увеличило расходы на здравоохранение более чем вдвое до примерно 7 миллиардов долларов, но это все еще работает примерно до 3.4% всех государственных расходов; Всемирная организация здравоохранения рекомендует не менее 5%.
Здешние эксперты говорят, что новые расходы мало что сделают, если не помогут бороться с коррупцией.
Государство покрывает всех россиян стандартным пакетом медицинского страхования, а состоятельные граждане могут покупать дополнительную страховку и лечиться в частном порядке.
В советское время пациенты иногда награждали врачей деньгами или подарками, но в основном им гарантировалось бесплатное лечение. Система здравоохранения Советского Союза, по крайней мере, какое-то время, считалась одной из лучших в мире.
Но система не успевала за западной медициной и после распада Советского Союза пришла в упадок. Сегодня многие, кто не может позволить себе платить или давать взятки, могут никогда не получить должного ухода.
Некоторые эксперты говорят, что это помогло повысить уровень смертности.
«Коррупция в сфере здравоохранения представляет собой угрозу национальной безопасности России в самом широком смысле этого слова», — сказала Елена Панфилова, глава российского отделения Transparency International, глобального наблюдателя за коррупцией.
Согласно исследованию, проведенному летом 2006 г. по заказу группы, 13% из 1 502 респондентов, обратившихся за медицинской помощью в течение предыдущего года, должны были платить в среднем 90 долларов в соответствии с таблицей из зарплаты, составляющей в среднем 480 долларов в месяц.Погрешность опроса составила 2,6 процентных пункта.
Расходы на здравоохранение в России, 2000-2021 гг. | МакроТренды
Текущие расходы на здравоохранение на душу населения в текущих долларах США. Оценки текущих расходов на здравоохранение включают медицинские товары и услуги, потребляемые в течение каждого года.
- Расходы на здравоохранение в России в 2018 г. составили 609 , что на 5,06% больше, чем на по сравнению с 2017 годом.
- Расходы на здравоохранение в России в 2017 г. составили $ 580 , a 24.На 69% больше по сравнению с 2016 годом.
- Расходы на здравоохранение в России в 2016 году составили 465 долларов, что на меньше на 6,66% по сравнению с 2015 годом.
- Расходы на здравоохранение в России в 2015 году составили 498 долларов США, что на меньше на 32,48% по сравнению с 2014 годом.
| Расходы на здравоохранение в России — исторические данные | ||
|---|---|---|
| Год | На душу населения (долл. США) | % ВВП |
| 2018 | $ 609 | 5.32% |
| 2017 | $ 580 | 5,34% |
| 2016 | $ 465 | 5,27% |
| 2015 | $ 498 | 5,30% |
| 2014 | $ 738 | 5,18% |
| 2013 | $ 807 | 5.08% |
| 2012 | $ 757 | 4,94% |
| 2011 | $ 683 | 4,79% |
| 2010 | $ 566 | 4,97% |
| 2009 | $ 516 | 5,64% |
| 2008 | $ 609 | 4.90% |
| 2007 | $ 462 | 4,74% |
| 2006 | $ 353 | 4,76% |
| 2005 | $ 272 | 4,77% |
| 2004 | $ 209 | 4,76% |
| 2003 | $ 165 | 5.16% |
| 2002 | $ 141 | 5,52% |
| 2001 | $ 118 | 5,24% |
| 2000 | $ 95 | 5,01% |
Ужас российского здравоохранения | The Independent
Поздней ночью Ханна Рун, 26-летняя чемпионка по бальным танцам из Исландии, проснулась от жгучей боли в груди в Пензе, городе примерно в 400 милях к юго-востоку от Москвы.Встревоженные ухудшением ее состояния, ее родственники-россияне сделали то, что сделали бы все остальные, они вызвали скорую помощь. Скоро Рун пожалел бы, что они этого не сделали. После поездки на машине скорой помощи по разбитым дорогам Руна поместили в больничную палату с заплесневелыми стенами, грязными простынями и кричащими медсестрами, которые грубо ввели внутривенное вливание. В коридорах больницы пациенты сидели или лежали на грязных полах. Но больше всего ее шокировали туалеты больницы.
«Пол был насквозь мокрым и грязным, а туалет был забит мочой и фекалиями», — написала она в удаленном блоге о том, что она назвала своим «кошмаром» в Пензе.Держа свитер на носу, чтобы не было зловония, Рун старалась ни к чему не прикасаться в туалете: «Раковина была полна крови», — написала она. После того, как врачи предложили провести операцию, чтобы «убедиться», что ее внутренние органы «работают нормально», Рун решила уйти. Позже выяснилось, что она страдала изжогой.
Рун отказалась обсуждать со мной свое пребывание в больнице, но исландские и российские СМИ широко освещали эту историю. «Иностранка в русском аду», — так описал опыт танцора Илья Варламов, известный московский блогер.Другие видели это иначе. «Возможно, ей было сложно адаптироваться после больниц в Исландии», — сказал главный врач пензенской больницы Дмитрий Зиновьев. Он предположил, что эта широко обсуждаемая запись в блоге была преднамеренной попыткой дискредитировать российские медицинские учреждения. В то время как многие россияне поддерживали Рун в социальных сетях, другие называли ее избалованной иностранкой. Но не только туристы и эмигранты потрясены плачевным состоянием российского государственного здравоохранения.
На бумаге граждане России имеют право на всеобщее бесплатное медицинское обслуживание.Однако на практике они обязаны оформлять обязательное частное медицинское страхование, в то время как пациенты государственных больниц также часто подкупают врачей за адекватное лечение. Хотя больницы в Москве и Санкт-Петербурге, двух крупнейших городах страны, в значительной степени исправны, ситуация иная в таких бедных регионах, как Пензенская область. Дональд Трамп, избранный президент США, и правые политики в Европе могут приветствовать президента России Владимира Путина как сильного лидера.Но мрачная реальность российского провинциального государственного здравоохранения часто имеет больше общего со странами третьего мира, чем предполагаемая возрождающаяся сверхдержава: 17 500 городов и деревень по всей России вообще не имеют медицинской инфраструктуры. «Российские государственные больницы и поликлиники находятся в плачевном состоянии, особенно в провинции, — говорит Геннадий Гудков, оппозиционный политик и полковник КГБ в отставке. «Есть устаревшее и часто нефункционирующее оборудование, нехватка лекарств и больничных коек, нехватка медицинских специалистов.Семьи пациентов часто вынуждены приносить им еду. Трамп очень ошибается, если думает, что Путин заботится о русском народе; он заботится только о том, чтобы сделать своих друзей богаче за счет государственного бюджета ».
Пациенты стоят в очереди на борт поезда «Доктор Войно-Ясенецкий Святой Лука», который служит бесплатным консультативно-диагностическим медицинским центром
(Рейтер)
Росздравнадзор отказался комментировать сказанное. «Абстрактные» утверждения о широко распространенных неудовлетворительных условиях в государственных клиниках и больницах.Редко бывает неделя без страшной истории о государственном здравоохранении. В октябре больной раком из Перми, города на Урале, позвонил своей жене в 4 часа утра. Чтобы спасти его от врачей, чьи пьяные попытки установить внутривенное вливание привели к опуханию его руки. «Вы так пьяны, что даже двух слов не сложите», — сказала одному врачу жена этого мужчины Вероника Михайлова на видеозаписи, которую она позже разместила в Интернете. «У всех проблемы», — невнятно проговорил доктор. «Ваш муж болен, никто не может ему помочь», — сказал другой.Врачи были уволены после того, как об этом узнали национальные новостные сайты. Этот инцидент произошел всего через несколько дней после того, как возмущенный отец из Междуреченска, города в Западной Сибири, разместил фотографию грязного, покрытого пятнами матраса в местной детской палате. «Здесь ужасные условия», — написал он в популярной российской социальной сети «ВКонтакте». «В палате живут тараканы. У нас ужасный уровень медицины, и всем плевать ».
Последствия иногда бывают фатальными.В этом году 28-летняя женщина по имени Елена Поддубецкая умерла во время родов в Восточной Сибири из-за того, что пьяные медики не смогли вовремя провести переливание крови. По словам правозащитников, водители «скорой помощи» останавливались на местном рынке, чтобы сделать покупки, пока несли тело Поддубецкой и ее скорбящих родственников в морг. Позже региональные представители здравоохранения признали, что в смерти женщины виноват медицинский персонал. Учитывая подобные инциденты, неудивительно, что всего два процента россиян заявляют, что гордятся государственной системой здравоохранения страны, согласно недавнему опросу общественного мнения, проведенному московским центром «Левада».Критически настроены и международные эксперты.
Россия заняла последнее место из 55 развитых стран в отчете Bloomberg за этот год об эффективности национальных систем здравоохранения. Вряд ли в ближайшее время ситуация улучшится: правительство России недавно объявило о планах сократить бюджет на здравоохранение на 33% в следующем году, в результате чего годовые расходы снизятся до 4,6 млрд фунтов стерлингов. Это уровень финансирования, эквивалентный расходам на здравоохранение в странах Латинской Америки или развивающихся стран Азии, согласно недавнему отчету Натальи Акиндиновой, директора Института центра развития Высшей школы экономики в Москве.
В государственных больницах опасность представляет не только случайная медицинская помощь. Заработная плата врачей и медсестер в беднейших регионах страны может составлять всего 197 фунтов стерлингов в месяц, что чуть выше официального уровня бедности в стране. Официальной статистики нет, но низкая заработная плата в сочетании с высоким уровнем производственного стресса иногда приводит к вспышкам насилия в государственных больницах и клиниках, по мнению неправительственных наблюдателей и медицинского персонала. В этом году врач государственной больницы в Белгороде на западе России был заключен в тюрьму на девять лет после того, как в результате ссоры убил пациента ударом по голове.
Врач напал на пациента и убил его в России
В октябре в Норильске, бывшем городке ГУЛАГа на севере Сибири, недовольный пациент застрелил дерматолога государственной больницы. Другое насилие было вызвано тем, что критики называют жестким отношением советских времен к пациентам, которое по-прежнему преобладает в российских государственных больницах. Одним из примеров такого отношения является продолжающийся отказ многих больниц разрешать членам семьи и родственникам посещать пациентов в отделениях интенсивной терапии даже на короткие периоды времени.Несмотря на то, что нет закона, запрещающего доступ, это обычная практика по всей России, когда таких пациентов, включая умирающих детей, держат в полной изоляции от мира.
Врач нападает на пациента и убивает его в России
«В основном это врачи советской эпохи, которые считают, что члены семьи и родственники не должны находиться в отделениях интенсивной терапии — что они будут мешать им работать, задавая слишком много вопросов», — говорит Лида Мониава, заместитель директора московского детского хосписа «Маяк».В одном из инцидентов, опубликованных в прошлом году дружественным к оппозиции сайтом «Медуза», мать заставила врачей под дулом пистолета позволить ей увидеть ее умирающую 5-летнюю дочь.
После общественного протеста, в том числе запроса в этом году к Путину во время его ежегодной телевизионной сессии вопросов и ответов, Минздрав России опубликовал заявление, подтверждающее, что семья и родственники имеют законное право посещать близких в реанимации. Однако даже это вмешательство не привело к изменениям. «Рекомендации Минздрава вообще не соблюдаются, — говорит Мониава.«Главное отличие состоит в том, что теперь, если родители проявят настойчивость, они могут попасть в отделения интенсивной терапии, чтобы увидеть своего ребенка, обратившись напрямую в министерство. Но даже в этих случаях их обычно не пускают в первый или даже второй день. А если они не проявят настойчивости или не позовут чиновников Минздрава, их вообще не пустят. ”
Такой подход к здравоохранению также отражается в остром дефиците обезболивающих для неизлечимо больных людей.Хотя правительство предприняло некоторые шаги для улучшения ситуации, строгая медицинская бюрократия в России означает, что, по официальным данным, около миллиона онкологических больных в настоящее время не имеют доступа к обезболивающим, которые облегчили бы их страдания. Еще 300 000 человек уже умерли, не получив лекарств.
Для некоторых критиков эта неспособность или нежелание облегчить страдания является логическим следствием десятилетий авторитарного правления. «Русские не хотят облегчать свои страдания и страдания своих близких по той простой причине, что их учили рассматривать себя как заменяемые, незначительные гайки в системе, личные чувства которых бессмысленны», — говорит Алексей Кащеев, Московский хирург-позвоночник с большим количеством подписчиков в социальных сетях.«И врачи, и пациенты готовы терпеть физические и психологические мучения. Люди думают: «Какая разница, если мне больно, если я ничто?»
Повсеместное недоверие к государственной медицине также привело к тому, что россияне ежегодно тратят миллионы долларов на так называемых волшебных целителей. «Часто люди с опасными для жизни заболеваниями сначала обращаются к альтернативным формам медицины. в конце концов обратиться к врачу, уже слишком поздно », — говорит Юрий Жулев, пресс-секретарь Ассоциации пациентов России.Эксперты Российской академии наук говорят, что в стране работает около 800 000 оккультных и религиозных целителей, по сравнению с 640 000 зарегистрированных врачей. Если лакмусовой бумажкой государственной системы здравоохранения является готовность членов политической элиты отдать свое здоровье и здоровье своих близких в ее руки, то Россия терпит поражение. В отличие от многих западноевропейских стран, где министры и другие правительственные чиновники регулярно пользуются услугами здравоохранения своей страны, политические лидеры в России часто прилетают за границу за медицинской помощью.В 2013 году Павел Астахов, в то время занимавший в России высшее руководство по охране детства, откровенно ответил на вопрос, почему его жена родила на юге Франции, а не в России. «Я беспокоился о своей жене и будущем ребенке», — ответил он. «Я не мог рисковать».
Вынужденные рисковать своим здоровьем, а иногда и жизнью, это роскошь, которую миллионы россиян не могут себе позволить.
© Newsweek
В Россию с улучшением здравоохранения | IHI
Как и большинство стран бывшего Советского Союза, Тульская и Тверская области — административные районы Российской Федерации с населением около двух миллионов человек в каждом — остались после распада Советского Союза с большой ответственностью и небольшим финансированием. с помощью которого можно чего-нибудь добиться.В начале 1990-х годов система здравоохранения была децентрализована и представляла собой лишь один пример системы, испытывающей нехватку ресурсов. В Тульской области это означало невозможность лечения 27 процентов взрослого населения, которое, по оценкам, страдает артериальной гипертензией (АГ), в то время как в Тверской области это означало трудности с лечением большого числа случаев гипертонии, вызванной беременностью (ПВГ), и респираторного дистресс-синдрома новорожденных. синдром (NRDS).
Такой сценарий может показаться маловероятным местом для начала инициативы по обеспечению качества, основанной на фактических данных, но это именно то, что докторРашад Масуд и University Research Co., финансируемые Агентством США по международному развитию (USAID), добились того, что они называют «новаторскими результатами». Например, количество госпитализаций по поводу гипертонии снизилось на 85 процентов в Тульской области, а количество госпитализаций, связанных с гипертонией, снизилось на 61 процент в Тверской области.
Как они это сделали?
Проекты усовершенствования в Туле и Твери были учреждены в 1998 году в рамках Проекта обеспечения качества (QAP), целью которого была адаптация и внедрение методологии повышения качества в российской системе здравоохранения.Сотрудничая с официальными лицами США и Российской Федерации и под управлением University Research Co., QAP внедрил методы повышения качества в кабинетах врачей общей практики и больницах, а затем расширил усилия на всю область на трех этапах. На каждом этапе проект основывался на четырех основных принципах повышения качества: сосредоточение внимания на клиенте, понимание работы как системы и процессов, командная работа и ориентация на использование данных. Это превратилось в четырехэтапную методологию: выявить проблему, проанализировать систему оказания помощи, разработать решения, а также протестировать и внедрить эти решения (с использованием циклов PDSA).Дело было в том, чтобы не выдавать нереальные цели и планы — как это делала Москва на протяжении десятилетий — которые невозможно было реализовать в регионах.
PIH, NRDS и артериальная гипертензия стали «проблемами», когда российские и американские эксперты проанализировали данные по каждой области. Затем эксперты проанализировали системы здравоохранения, чтобы выявить «все нечеткие шаги и вариации на практике» и разработать индикаторы, которые, наряду с исходными данными, позволят проводить сравнения до и после изменения системы.На третьем этапе — разработке решений — эксперты и руководители использовали доказательную медицину для реорганизации оказания медицинской помощи в трех проблемных областях и опубликовали руководящие принципы, основанные на этом подходе. Наконец, была проверена реализация руководящих принципов.
Методология была основана на фактических данных, а модель адаптивного сотрудничества — на основе серии IHI Breakthrough Series. Эксперт по повышению качества из США, который оказывал техническую помощь и руководил проектом в целом, часто выезжая в Россию, наставлял местного российского коллегу по управлению повседневной деятельностью по проекту.Каждая область также наняла местного координатора проекта для поддержки команд в их работе по улучшению.
Фаза I QAP, с 1998 по 2000 год, состояла из трех демонстрационных проектов. В Тверской области эти проекты включали три учреждения по уходу за женщинами с PIH и пять по уходу за младенцами с NRDS. В Тульской области налажены проекты в пяти учреждениях по уходу за пациентами, страдающими артериальной гипертензией.
Фаза II, с 2000 по 2002 год, была сосредоточена на распространении изменений, направленных на улучшение систем оказания помощи, с пилотных участков на другие участки.Новые системы оказания помощи пациентам с ПВГ распространились от 3 до 40 больниц; для пациентов с НСРБ от 5 до 43 больниц; а для больных АГ — от 5 до 289 клиник. Инициатором этого распространения выступили «чемпионы» Фазы I, которые представляли собой целеустремленных, знающих и полных энтузиазма людей, работающих «на заднем плане», чтобы максимально повысить роль российских коллег.
Этап III начался в 2002 году и продолжается до сих пор. Это самая амбициозная часть проекта, которая включает в себя привлечение уроков Тулы и Твери к 23 территориям Российской Федерации и продолжение работы по улучшению гипертонии, гипертонии и NRDS.Кроме того, этот этап будет сосредоточен на улучшении помощи в других клинических областях: профилактика вторичных сердечно-сосудистых заболеваний, диабет, желтуха новорожденных, туберкулез и депрессия, а также другие состояния.
Результаты
В недавнем отчете QAP рассказывается о драматической истории успеха фаз I и II. Доля женщин с ПВГ снизилась с 43,8 процента в 1998 году до 5,6 процента. Кроме того, система позволила более эффективно использовать ресурсы: исследование, проведенное в 2000 году, продемонстрировало 87-процентную экономию затрат на лечение PIH с помощью новой системы помощи.В Тверской области был зарегистрирован один случай смерти от преэклампсии, но организаторы говорят, что это произошло из-за того, что один врач «отказался следовать усовершенствованной системе лечения».
Новость так же хороша для лечения NRDS:
- 95 процентов новорожденных живы на седьмой день после первичной реанимации
- Случаи переохлаждения по прибытии в отделение интенсивной терапии стали редким исключением
- Число случаев смерти в отделении интенсивной терапии в результате РДС снизилось на 64 процента
В Тульской области у взрослых с артериальной гипертензией сейчас более чем в семь раз больше шансов получить лечение в учреждении первичной медицинской помощи, чем в больнице, при этом количество госпитализаций по поводу гипертонии снизилось на 85 процентов, а гипертонических кризов — на 60 процентов.Почти 70 процентов пациентов, проходящих лечение в таких условиях, достигли стабильного артериального давления. Новая система лечения гипертонии также привела к экономии средств:
- Стоимость госпитального лечения гипертонии снизилась на 41 процент
- Затраты на лечение гипертонии в первичной медико-санитарной помощи снизились на 39%
- Общая стоимость лечения пациентов с гипертонией снизилась на 23 процента
Но цифры не говорят всей картины.Независимая оценка QAP, проведенная Кимом Этье, Массачусетс, показала, что общие цели проекта могут быть достигнуты только в том случае, если местные участники почувствуют, что они играют важную роль. То, что сделало QAP успешным до сих пор — и что позволит ему и дальше развиваться, — это основная стратегия, позволяющая местным специалистам добиваться улучшений. В противном случае проект никогда не приведет к длительным изменениям.
«Методология повышения качества разработана, чтобы позволить людям принимать решения и контролировать свою работу», — пояснила Этье в своем отчете.«Подходы экспертов и консультантов к местному руководству и командам включали уважение и признательность за знания, которые приносят члены команды».
Участники QAP описали шесть элементов морального удовлетворения, которые перевешивают дополнительную работу и время, необходимые для проекта: более тесные отношения с коллегами, более здоровые пациенты, участие в исследованиях, поддержка и наставничество, отсутствие денежных стимулов и ранние свидетельства изменений.
Движение вперед
Восстановление системы здравоохранения Российской Федерации — сложная задача, но QAP ясно показал, что она может добиться больших успехов.«Работа, проделанная QAP / Россия совместно с российскими партнерами, стала демонстрацией мирового уровня», — говорится в отчете QAP за 2003 год. «Он вышел далеко за рамки новаторских результатов с точки зрения результатов и экономии средств. Он успешно решил одну из самых серьезных проблем современного развития: масштабирование ».

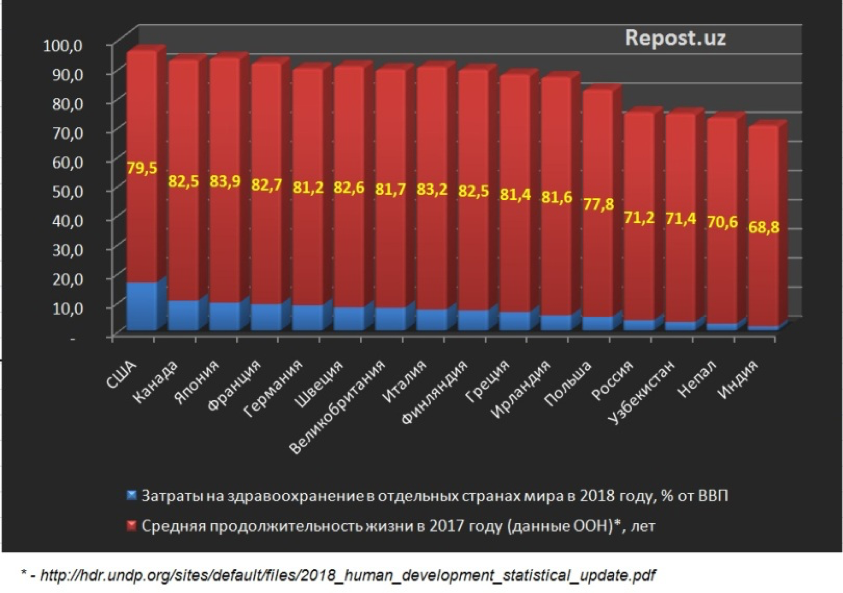 Уровень расходов на здравоохранение выражается в процентах от валового внутреннего продукта (ВВП). Информация о размерах ВВП стран мира, используемая для расчёта, поступает из базы данных Всемирного банка «Показатели мирового развития» (World Development Indicators).
Уровень расходов на здравоохранение выражается в процентах от валового внутреннего продукта (ВВП). Информация о размерах ВВП стран мира, используемая для расчёта, поступает из базы данных Всемирного банка «Показатели мирового развития» (World Development Indicators).